В статье приводится клинический случай тяжелого течение рожи на фоне выраженного ожирения, лимфостаза и трофических язв. У пациентки наблюдалась: значительная интоксикация, большая площадь поражения, буллезно-геморрагический характер местного воспаления. Отягощающие коморбидные факторы: гипертоническая болезнь, ожирение, гипергликемия, трофические язвы. Даны иллюстрации (фотографии).
Ключевые слова: рожа, клинический случай, коморбидность, гипертензия, ожирение, лимфостаз, трофические язвы, erysipelas, clinical case, comorbidity, hypertension, obesity, lymphostasis, trophic ulcers
Рожа — распространенное инфекционное заболевание (10–20 человек на 10 000 взрослого населения), протекающее в различных клинических формах и вариантах, характеризующееся сложностью дифференциальной диагностики, высоким риском осложнений и частым рецидивированием [1, 2, 3, 4]. В связи с высокой медицинской, социальной и экономической значимостью изучение рожи представляет большой интерес для исследователей [5, 6, 7, 8].
Полноценное обучение в медицинском вузе как на додипломном, так и на последипломном этапе обязательно включает изучение инфекционных болезней [9, 10, 11, 12]. Успешное освоение дисциплины «инфекционные болезни» положительно сказывается на мотивации практикующего врача к непрерывному медицинскому образованию [13, 14, 15, 16]. Ниже приведен клинический случай рожи, протекающий на фоне множественной коморбидной патологии, курацию и описание которого выполнял врач-интерн. Аналогичная клиническая практика обучающихся: студентов, интернов, ординаторов и врачей — положительно сказывается на практических умениях и профессиональных компетенциях по дисциплине «инфекционные болезни». [17, 18, 19, 20].
КЛИНИЧЕСКИЙ СЛУЧАЙ: Больная С., 52 года, поступила в инфекционное отделение 7 ноября.
КЛИНИЧЕСКИЙ ДИАГНОЗ:
Основной диагноз: Первичная распространённая рожа левой голени и стопы, буллезно-геморрагическая форма, тяжелое течение.
Сопутствующий диагноз: Гипертоническая болезнь, ожирение 3 ст. по ВОЗ (морбидное, ИМТ = 54,1), сахарный диабет (?), лимфостаз нижних конечностей, трофические язвы правой и левой голени.
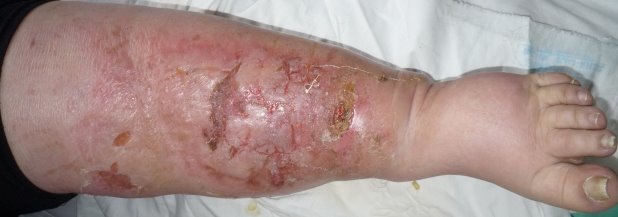
Рис. 1. (11 день болезни) Первичная распространённая рожа левой голени и стопы, буллезно-геморрагическая форма, тяжелое течение; на правой голени имеются фоновые заболевания, предрасполагающие к развитию рожи: лимфостаз, трофические язвы

Рис. 2. (11 день болезни) «Здоровая» правая нижняя конечность; на правой голени, также как и на левой, имеются фоновые заболевания, предрасполагающие к развитию рожи: лимфостаз, трофические язвы
АНАМНЕЗ ЗАБОЛЕВАНИЯ: Считает себя больной с 1–2 ноября, когда после переохлаждения появились общее недомогание, першение в горле, субфебрильная температура. Ангину отрицает. Ночью с 5 на 6 ноября лихорадка до 40,4оС, вызвала БСМП, от предложенной госпитализации в инфекционное отделение отказалась. Вечером 6 ноября отмечает появление гиперемии, отека, ноющей боли в области левой голени, лихорадка до 39,5ºС. 7 ноября на фоне гиперемии левой голени появились единичные буллы, лихорадка до 37,5ºС. С данными жалобами обратилась к терапевту по месту жительства, с приема БСМП была транспортирована для госпитализации в инфекционное отделение.
ЖАЛОБЫ НА МОМЕНТ ГОСПИТАЛИЗАЦИИ (7 ноября): на общую слабость, гиперемию, отек и ноющие боли в области левой голени, сухость во рту, повышение температуры до 40,4оС.
ЭПИДАНАМНЕЗ: Контакт с инфекционными больными отрицает, проживает в квартире (4 человека), за границу не выезжала. Рожа впервые. Провоцирующие факторы трофические язвы в области левой и правой голени, переохлаждение, длительно не заживающие микротравмы (со слов пациентки, после укусов насекомых и порезов от листьев осота во время работы в саду и ежедневного пути через некультивируемые поля на работу) в области голеней. Предрасполагающие факторы: частые ангины в анамнезе, наследственный лимфостаз нижних конечностей, трофические язвы нижних конечностей, ожирение 3 степени (морбидное, ИМТ= 54,1), сахарный диабет (?).
АНАМНЕЗ ЖИЗНИ: гипертоническая болезнь, ожирение, лимфостаз нижних конечностей, трофические язвы правой и левой голени. Ангина до 30 лет 1–2 раза в год. Холецистэктомия в 2009 г. Травмы отрицает. Вирусные гепатиты, ВИЧ — отрицает. Аллергоанамнез не отягощён. Гемотрансфузия в 2009 г., без особенностей. Вредные привычки отрицает.
ДИНАМИКА РАЗВИТИЯ ЗАБОЛЕВАНИЯ:
7 ноября (на момент поступления): Общее состояние средней степени тяжести, сознание ясное, адекватно отвечает на вопросы, положение активное. Кожные покровы физиологической окраски и влажности, тургор сохранен. В области левой голени и стопы яркая гиперемия с четким контуром, отек, местная гипертермия. В области левой голени буллы. В области нижней трети правой голени на передней поверхности — сухая трофическая язва. Лимфостаз нижних конечностей. Дыхание самостоятельное, ЧДД 16 в мин. Тоны сердца приглушены, правильного ритма. ЧСС 82 в мин., АД 130 и 80 мм. рт. ст. Стул ежедневный, оформленный, без примесей. Мочеиспускание свободное, безболезненное, диурез достаточный. Температура до 37,4ºС.
8 ноября: общее состояние средней степени тяжести, кожные покровы бледные, умеренной влажности, тургор сохранен. Левая голень, стопа отечны, ярко гиперемированы, локальная гипертермия. На фоне гиперемии буллы и геморрагии, лимфорея. На передней и задней поверхностях трофические язвы с серозным отделяемым. Дыхание самостоятельное, ЧДД 18 в мин. Тоны сердца приглушены, правильного ритма. ЧСС 78 в мин., АД 120 и 80 мм. рт. ст. Диурез достаточный. Лихорадки нет.
9 ноября: состояние удовлетворительное, жалобы на выраженную лимфорею, появление новых булл. Локальный статус без существенной динамики. Дыхание самостоятельное, ЧДД 16 в мин. ЧСС 74 в мин., АД 120 и 80 мм. рт. ст. Диурез достаточный. Температура в пределах нормы.
10 ноября: состояние удовлетворительное, сохраняются жалобы на лимфорею. Наблюдается положительная динамика процесса: уменьшение отека голени, признаки отцветания гиперемии, не было появления новых булл. Сохраняется лимфорея. Дыхание самостоятельное, ЧДД 17 в мин. ЧСС 74 в мин., АД 120 и 80 мм. рт. ст. Диурез достаточный. Температура в пределах нормы.
11 ноября: состояние удовлетворительное, активных жалоб не предъявляет. Кожные покровы физиологической окраски и влажности. В области левой голени и стопы гиперемия меньшей интенсивности и площади; значительно уменьшилась лимфорея; сохраняются буллы. Дыхание самостоятельное, ЧДД 16 в мин. ЧСС 80 в мин., АД 120 и 80 мм. рт. ст. Диурез достаточный. Температура в пределах нормы.
ДАННЫЕ ДООБСЛЕДОВАНИЯ:
Общий анализ крови от 8 ноября: RBC — 4,67 х 10^12/л; WBC — 12,4 х 10^9/л; PLT — 197 х 10^9/л, LYM — 1,4 х 10^9/л (11,4 %); GRAN — 10,3 х 10^9/л (83,0 %).
Анализ мочи на сахар и ацетон от 7 ноября: глюкоза — слабо положительная, ацетон — слабо положительный.
Биохимическое исследование крови 8 ноября: АЛАТ — 21 Ед/л (N 0–40), АСАТ — 18 Ед/л (N 0–40), билирубин общий — 5,1 мкмоль/л (N 1,7–21), креатинин — 108 мкмоль/л (N 53–115), глюкоза — 7,7 ммоль/л (N 3,9–6,4), мочевина — 7,7 ммоль/л (N 2,8–8,1). АСЛО — 192 Ед/мл.
Маркёры вирусных гепатитов 8 ноября: HBsAg — не обнаруж., aнти-HCV-сум. — не обнаруж.
Осмотр гнойного хирурга 8 ноября: — рожистое воспаление левой голени. Данных за флегмону нет.
ЭКГ от 9 ноября: ритм синусовый с ЧСС 75 уд. в мин. Электрическая систола в норме.
НАЗНАЧЕННАЯ СТАРТОВАЯ ТЕРАПИЯ. Реополиглюкин 200,0 в/в кап. через день; Цефтриаксон 2,0 х 2 р/сут. в/м на 8,0–0,5 % раствора новокаина; Диклофенак 3,0 х 1 р/сут. в/м; Пентоксифиллин по 2 таблетки 3 раза в сутки; Лоратадин 0,01 по 1 т per os на ночь. Примочки: преднизолон 30 мг; димедрол 1 % — 1,0; анальгин 50 % — 2,0; димексид 1:5.
В результате проведенного лечения исход заболевания благоприятный с выздоровлением по основному заболеванию.
Литература:
- Фейсханов А. К., Фатыхова Э. З., Фейсханова Л. И., Максимов А. В. Рожа и лимфедема // Практическая медицина. — 2016. — Т. 1 том. № 4 (96). — С. 161–164.
- Широкова И. А., Бараева С. А. Фармакоэпидемиологический анализ терапии рожистого воспаления в стационаре г. Саратова // Бюллетень медицинских интернет-конференций. — 2016. — Т. 6. № 5. — С. 928.
- Маржохова М. Ю., Нагоева М. М., Афашагова М. М., Маржохова А. Р., Шаова А. А. Оценка степени интоксикации и прогноз по уровню интегрального индекса интоксикации при некоторых инфекционных заболеваниях // Архивъ внутренней медицины. — 2016. — Т. 6. № 2 (28). — С. 46–50.
- Зинатулина Г. М., Файзуллина Е. В., Фазылов В. Х., Василькин Д. А. Особенности иммунного статуса у больных микробной экземой и рожей: метод терапевтической коррекции // Вестник дерматологии и венерологии. — 2016. — № 2. — С. 87–95.
- Шип С. А., Ратникова Л. И. Эпидемиология рожи как клинического варианта неинвазивного стрептококкоза // Эпидемиология и инфекционные болезни. Актуальные вопросы. — 2012. — № 1. — С. 34–37.
- Шип С. А., Ратникова Л. И. Рожа как вариант неинвазивной стрептококковой инфекции: клинические аспекты // Известия высших учебных заведений. Уральский регион. — 2014. — № 2. — С. 132–142.
- Ратникова Л. И., Шип С. А., Дубовикова Т. А., Жамбурчинова А. Н. Современные клинико-лабораторные и гендерные особенности рожи // Известия высших учебных заведений. Уральский регион. — 2011. — № 3. — С. 107–110.
- Шип С. А. Особенности синтеза оксида азота и состояние процессов свободнорадикального окисления у больных рожей. Автореф. дисс. канд. мед. наук. М., 2011.
- Ющук Н. Д., Волчкова Е. В. Диагностика типичного случая инфекционной болезни (стандартизованный пациент): учебное пособие. — М.: ГЭОТАР-Медиа, 2017. — 464 с.
- Ющук Н. Д., Климова Е. А. Инфекционные болезни. Синдромальная диагностика: учебное пособие. — М.: ГЭОТАР-Медиа, 2017. — 176 с.
- Ратникова Л. И., Шип С. А. Востребованность расширенных видеолекций в непрерывном медицинском образовании по специальности «инфекционные болезни» // Непрерывное медицинское образование и наука. — 2016. — № Т. 11. № 2. — С. 17–20.
- Шип С. А., Ратникова Л. И. Расширенные видеолекции (РАВИЛ) – инновационный метод повышения качества образования // В сборнике: Оптимизация высшего медицинского и фармацевтического образования: менеджмент качества и инновации Материалы IV Всероссийской (VII внутривузовской) научно-практической конференции. — 2016. — С. 155–158.
- Ратникова Л. И., Шип С. А., Мисюкевич Н. Д. Лекции в медицинском вузе — нужны ли они студентам? // Педагогика высшей школы. — 2016. № 1 (4). — С. 100–104.
- Ратникова Л. И. Мотивация практикующего врача к непрерывному медицинскому образованию // Инфекционные болезни: новости, мнения, обучение. — 2014. — № 1. — С. 9–11.
- Пешиков О. В., Шаманова А. Ю., Вдовиченко М. В. Факторы успешной учебы студентов вуза // Бюллетень Северного государственного медицинского университета. — 2010. — № 1 (24). — С. 123–124.
- Максимова О. Г., Пешиков О. В. Выбор будущей специальности студентами-медиками в зависимости от типа личности // В мире научных открытий. — 2010. — № 4–17. — С. 148–149.
- Федянина В. В., Глушкова Е. Н., Беспалова М. К., Ратникова Л. И., Шип С. А. Рожа — инфекционное заболевание с летальным исходом (клинический случай) // Молодой ученый. — 2016. — № 26 (130). — С. 211–215.
- Федянина В. В. Рожа как вариант неинвазивной стрептококковой инфекции и коморбидные кожные болезни // Достижения вузовской науки. — 2016. — № 25–1. — С. 48–52.
- Доценко А. А., Давлиева Л. Р., Глушкова Е. Н., Ратникова Л. И., Шип С. А. Рожа и коморбидная патология как модель для отработки профессиональных навыков у обучающихся в медицинском вузе (клинические случаи рожи) // Образование и воспитание. — 2016. — № 5 (10). — С. 149–154.
- Альтман Д. А., Ларин А. Б., Шлепотина Н. М., Шаманова А. Ю. Профессиональная ориентация как необходимое условие успешного становления будущего врача на некоторых этапах образовательного процесса // В сборнике: Оптимизация высшего медицинского и фармацевтического образования: менеджмент качества и инновации Материалы IV Всероссийской (VII внутривузовской) научно-практической конференции. 2016. С. 9–13.







