Анализируются результаты 30 последовательно выполненных панкреатодуоденальных резекций. Общая летальность после операции составила 6,6 %. Ранняя диагностика рака ПЖ и БПДЗ, совершенствование хирургической техники, оптимальное дифференцирование хирургического вмешательства, использование в комплексе других методов лечения позволяет улучшить результаты панкреатодуоденальной резекции.
Results of 30 pancreatoduodenal resections are analyzed. Overall lethality after surgery was 6,6 %. Early diagnosis of cancer of pancreatic head and periampullar zone, optimization of surgical policy and techniques, using other methods in complex improve results of pancreatoduodenal resections.
Введение. Опухоли органов билиопанкреатодуоденальной зоны (БПДЗ) составляет около 15 % всех злокачественных новообразований желудочно-кишечного тракта и имеют тенденцию к увеличению заболеваемости [1,2].
Раннее выявление злокачественных опухолей БПДЗ является одним из наиболее сложных вопросов лучевой диагностики. Правильная объективная оценка всех критериев местной и отдаленной распространенности опухолевого процесса влияет на выбор тактики лечения, а следовательно, на непосредственные и отдаленные результаты. На сегодняшний день единственным методом радикального лечения опухолей этой локализации остается хирургический, при этом операбельность при раке головки поджелудочной железы (ПЖ), по данным разных авторов, не превышает 20 % [3,4,5].
ПДР в различных модификациях является операцией выбора в лечении рака ПЖ и БПДЗ. Летальность после этой операции пока остается довольно высокой, составляя по данным разных авторов от 5–30 %. Нужно отметить, что на протяжении многих лет регистрируется неизменно высокие показатели послеоперационных осложнений — 35–75 % [4]. Отдаленные результаты ПДР также неудовлетворительны, так по данным литературы продолжительность жизни после ПДР составляет 8–18 мес, 5-летняя выживаемость 0–16 % [5]. Химио- и радиотерапия не привели к существенному увеличению продолжительности жизни больных раком ПЖ и БПДЗ. Данные факты свидетельствуют о том, что ранняя диагностика и радикальной хирургическое лечение рака этой локализации до сих пор не получили должного развития.
Решение проблемы лечения рака ПЖ, особенно проксимальной локализации, с позиции хирургии препятствует много дискутабельных и противоречивых положений. В частности, какой обоснован объем операции — стандартная, радикальная или расширенная ПДР, насколько приемлема паллиативная ПДР. В итоге имеется широкий диапазон взглядов в отношении не только допустимых и рациональных границ оперативного лечения, но и выбора метода операции, а также выбора метода лечения в целом.
Цель исследования: улучшение непосредственных и отдаленных результатов лечения больных злокачественными новообразованиями БПДЗ путем оптимизации радикальных хирургических операций.
Материал иметоды: клиника факультетской хирургии КГМА (ГКБ№ 1) обладает самым большим опытом в республике в радикальном лечении больных с опухолью БПДЗ, так с 1995 года успешно проведено ПДР у 30 пациентов. Нужно отметить, что ПДР относится к особо сложным в техническом плане операциям, ввиду особенностей анатомо-топографическим структурам в БПДЗ, требующие высокой квалификации хирурга.
Материал для исследования вошли 83 пациента с опухолями головки ПЖ и БПДЗ из них 30 больным проведена расширенная ПДР по методу В. И. Кочиашвили, 49 больным были произведены операции билиодегистивного шунтирования, 4 –м пациентам констатировали неоперабельный случай. Объем операции был обусловлен распространенностью опухолевого процесса (стадии 4а и 4б), либо наличием у больного противопоказаний к выполнению ПДР (возраст, тяжесть соматической патологии). Операбельность определялось главным образом, отношением опухоли к расположенным рядом магистральным сосудам и отсутствием отдаленных метастазов, следовательно, на этапе обследования и выработки тактики лечения принципиальное значение имеет информация о взаимоотношении опухоли с прилежащими органами и кровеносными сосудами, а также о наличии или отсутствии отдаленных метастазов.
Так среди 30 пациентов, которым проведено ПДР были преимущественно мужчины (28 –муж. 2-жен.пола), возраст которых колебался от 22 до 70 лет. У 24 из них имело место механическая желтуха, период от момента появления желтухи до операции составлял в среднем 18,6+-1,1 сут, средний показатель билирубинемии — 175+- 12 мкмоль/л.
При подозрении на опухолевый характер желтухи проводили комплексное обследование, включающее: биохимические анализы крови, УЗИ, КТ, МРТ, ЭРПХГ, чрескожное чреспеченочные рентгенэндобилиарное вмешательства, исследования уровня опухолевых маркеров крови. Конечно, ряд вопросов относительно распространенности опухолевого процесса не всегда удается решить на дооперационном этапе, в таких случаях объем и тактику лечения оценивали интраоперационно.
ПДР производили в классическом варианте без сохранения привратника по методу В. И. Кочиашвили (рис 1).
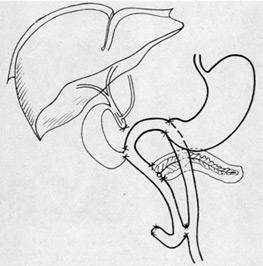
Рис. 1. ПДР по В. И. Кочиашвили
Причинами выполнения операции были: рак головки ПЖ — 21 больной, рак БДС-6, хронический псевдотуморозный панкреатит с преимущественным поражением головки ПЖ — 3 пациента. Ключевым моментом ПДР, зачастую определяющим исход операции, является обработка культи ПЖ. Терминолатеральный панкреатоеюноанастамоз сформирован у всех 30 больных путем погружения всего среза культи ПЖ в кишку. Большое значение придается технике оперативного вмешательства для предупреждения развития послеоперационного панкреатита и несостоятельности панкреатодигестивного соустья. Для этого необходимо выполнения следующих условий: минимальная травма железы, хороший отток панкреатического секрета, прецизионная техника формирования анастомоза с применением инертных шовных материалов и фармакологической защитой культи ПЖ.
Важнейшим моментом операции является выбор шовного материала, мы в своей практике используем рассасывающий «максон» и нерассасывающий «пролен» № 6,0–5,0. Восстановление желчеоттока осуществляется формированием прецизионного гепатикоэнтеростомы с использованием указанных выше материалов.
Специфические послеоперационные осложнения, связанные с техникой оперативного вмешательства, развились у 3-х больных. Частичная несостоятельность панкреатоэнтеростомы имело место у 2-х больных, которые закрылись после консервативного лечения, у одного чрез 30 дней после операции развилась желтуха с явлениями холангита, установлено стеноз гепетикоеюноанастомоза, повторная операция завершилась наложением транспеченочного дренажа. Умерших было двое (6,6 %), у одного во развилась явления печеночной недостаточности, в другом случае больному удалось произвести ПДР, но после выписки через 2 месяца имело место рецидив опухоли культи ПЖ.
Таким образом, мы поделились опытом радикального лечения больных с опухолью БПДЗ, летальность после ПДР значительно снижена. Многие факторы могут способствовать уменьшению осложнений и летальности после этой сложной и травматичной операции. Прежде всего, это опыт и высокая квалификация операционной бригады, тщательная предоперационная подготовка и оценка состояния больного, правильное установление показаний к операции, улучшение хирургической техники и послеоперационного введение больного.
Литература:
- Благитко Е. М., Добров С. Д., Толстых Г. Н. Характер оперативных вмешательств при опухолях периампулярной зоны // Анналы хирургической гепатологии.-2005.-№ 2.-С.142.
- Кубышкин В. А., Ахмад Р., Шевченко Т. В. Осложнения и результаты панкреатодуоденальной резекции // Хирургия.-1998.-№ 2.-С.57–60.
- Патютко Ю. И., Котельников А. Г., Косырев В. Ю., Сагайдак И. В. Пути улучшения переносимости гастропанкреатодуоденальной резекции // Хирургия.-2002.-№ 10.-С.29–33.
- Патютко Ю. И., Котельников А. Г. Рак поджелудочной железы: диагностика и хирургическое лечение на современном этапе. //Анналы хир гепатол. — 1998.-№ 1.-С.96–111.
- Bassi C., Falconi M., Molinari E. Reconstuctions by pancreaticojejunostomy versus pancreaticogastrostomy following pancreaticotomy //Ann. Surgeri. — 2005. — Vol. 242,№ 6. Р. 767–771.







