В последние годы отмечаются неуклонный рост внутриутробных инфекций (ВУИ) и повышение их роли в структуре перинатальной и младенческой заболеваемости и смертности. Ближайшие и отдаленные последствия ВУИ являются причиной отклонений в состоянии здоровья детей раннего возраста и инвалидизации в более старших возрастных группах (Л.Л. Нисевич и соавт., 2008; Н.Н. Шарипова М.К., 2009., Рахманкулова З.Ж., A.J. Antsaklis et al., 2000; M. Gencay et al., 2001).
Внутриутробные инфекции (ВУИ) являются одной из ведущих причин перинатальной заболеваемости и смертности. (Скрипченко Н.В. с соавт., 2003; Царегородцев А.Д., Рюмина И.И., 2001). Это связано с устойчивой тенденцией к ухудшению здоровья населения, росту числа инфекционных заболеваний (Евсюкова И.И., 1997).
Аномалии развития центральной нервной системы составляют около 30 % от всех врожденных пороков у детей (JI. А. Бокерия, И. Н. Ступаков, Н. М. Зайченко, 2003г.; J. Banovic, V. Banovic, D. Roje, 2001).
Инфекционные заболевания и процессы, вызванные возбудителями, проникшими к плоду от инфицированной матери до родов или во время прохождения ребенка по родовым путям, называют внутриутробными инфекциями (ВУИ), или «TORCH-инфекцией» — Toxoplasma (токсоплазма), Rubella (краснуха), Cytomegalovirus (цитомегаловирус), Herpes (герпес). Они могут быть анте- или интранатальными. Их следует отличать от постнатальных (госпитальных) инфекций новорожденных.
Под внутриутробным инфицированием плода и новорожденного понимают патологическое состояние, формирующееся под влиянием многих неблагоприятных факторов, среди которых ведущее место занимает инфекционная патология матери и связанное с ней микробное внутриутробное инфицирование околоплодных вод, плаценты, пуповины, плода на фоне изменения иммунологической реактивности новорожденного.
Основным источником инфекции при ВУИ является мать ребенка, от которой возбудитель в анте- и/или интранатальный период проникает в организм плода (вертикальный механизм передачи).
При этом вертикальная передача инфекции может быть осуществлена восходящим, трансплацентарным и трансовариальным путями в антенатальный период, а также контактным и аспирационным непосредственно во время родов (Заплатников А. Л., Корнева М. Ю., Коровина Н. А. 2008).
Следует особо отметить, что потенциальная угроза внутриутробной трансмиссии инфекционных агентов от матери к ее будущему ребенку существенно возрастает в тех случаях, когда женщина имеет отягощенный соматический, акушерско-гинекологический и инфекционный анамнез. При этом факторами риска внутриутробного инфицирования являются: воспалительные заболевания урогенитального тракта у матери, неблагоприятное течение беременности (тяжелые гестозы, угроза прерывания, патологическое состояние маточно-плацентарного барьера, инфекционные заболевания).
ТОРЧ — инфекции отличаются специфичностью оказывать негативное воздействие в период эмбрионального развития на формирование органов и систем плода. Данный комплекс инфекций может привести к внутриутробной гибели плода, вызвать аномалии его развития. Велик шанс родить ребенка с пороками развития нервной, сердечно — сосудистой систем. Если при беременности анализы и клинические признаки доказывают у женщины ТОРЧ комплекс, то очень часто женщине предлагается сделать аборт.
Целью исследования явилось. Выявить клинико-неврологические особенности врожденных пороков развития центральной нервной системы у детей, рожденных от матерей с TORCH-инфекцией.
Материал и методы исследования.
Исследование проводилось на базах кафедры неврологии ТашПМИ, в детских неврологических отделениях клиники ТашПМИ и 5-ой городской детской больницы за период 2013-2016 г.
В исследование были включены 57 детей в возрасте от 1 мес до 3 лет.
Таблица 1
Распределение больных в группы исследования
|
1 группа исследования |
2 группа исследования |
3 группа исследования |
|||
|
Дети с АРЦНС, рожденные от матерей с TORCH-инфекцией |
Дети без АРЦНС, рожденные от матерей с TORCH-инфекцией |
Контрольная группа |
|||
|
17 девочек |
20 мальчиков |
9 девочек |
11 мальчиков |
10 девочек |
10 мальчиков |
|
Всего 37 |
Всего 20 |
Всего 20 |
|||
Результаты собственных исследований.
При анализе структуры инфекционного фактора по нозологическим формам определилось, что чаще всего (55 % случаях) у матерей диагностирован ЦМВ+ВГ, а реже (в 4 % случаях) ЦМВ+ВГ+КР+Хламидийная инфекция.
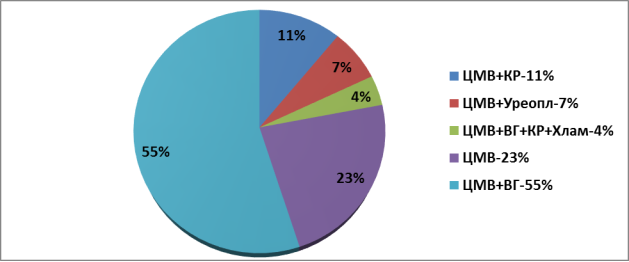
Рис. 1. Структура инфекционного фактора по нозологическим формам ( %)
Таким образом, при изучении контингента матерей обследованных детей, было обнаружено, что подавляющее большинство из них имели сочетанные формы микст-инфекций, выявлено также лидирующее место цитомегаловирусной инфекции среди всех остальных.
Факторами риска развития внутриутробного инфицирования в антенатальном периоде в нашем исследовании явилось:
Отягощенный акушерский анамнез — выкидыши, мертворождения, предыдущие преждевременные роды, смерть предыдущих детей в неонатальном периоде, аборты определились в 1 группе исследования в 40 % случаях, во 2 группе исследования в 20 % случаях в контрольной группе в 2 % случаях.
Патологическое течение беременности — гестозы, угроза прерывания беременности, многоводие, анемия беременных, обострение хронических инфекционных и соматических заболеваний, ОРВИ во второй половине беременности, в 1 группе исследования определилась в 58 % случаях во 2 группе исследования в 45 % случаях и в контрольной группе в 7 % случаях.
Экстрогенитальная патология у матери определисась в 1 группе исследования в 20 % случаях во 2 группе в 17 % случаях в з группе исследования в 7 % случаях.
Анализ веса при рождении у детей показал, что низкий вес при рождении в 55 % случаях определился в 1 группе исследования в сравнении с 40 % во 2 группе исследования и 10 % с контрольной группой исследования.
Клинико-генеалогичеекий анализ показал отягощенность по врожденной и наследственной патологии у 5 % семей 1 группы исследования, у родителей обнаружены пороки развития, в том числе нервной системы. Инбридинг родителей установлен в 3,5 % случаях в 1 группе исследования и в 1,7 % случаях во 2 группе исследования, в контрольной группе исследования родственных браков не определилось.
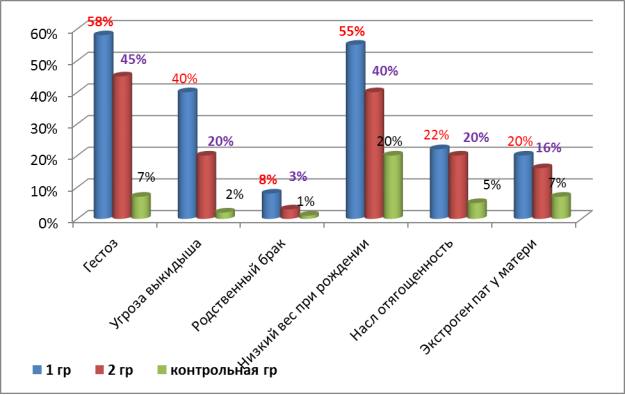
Рис. 2. Антенатальные факторы в группах исследования
Изучение концентрации иммуноглобулинов в сыворотке крови у детей 2 группы исследования показало, что уровень IgG составил 804,1±43,72 мг/ %, а у детей 1 группы исследования наблюдалось достоверно повышенное содержание IgG — 1107,1±44,27 мг/ % (P<0,01).
Изучение уровня IgМ показало, что в сыворотке крови здоровых детей он содержится в пределах 11,3±0,84 мг/ %, а детей, рожденных от матерей с TORCH-инфекцией в неонатальном периоде его содержание было повышено в 1,5 раза и составило в среднем — 16,95±0,98 мг/ %, что достоверно выше показателей контроля (P<0,01).
Анализ структурных изменений головного мозга у детей первой группы исследования по данным нейросонографии являлись высокая частота перивентрикулярной лейкомаляции в 1 группе исследования (38 %), кист (16 %), кальцификатов (22 %) и признаков незрелости мозга (24 %).
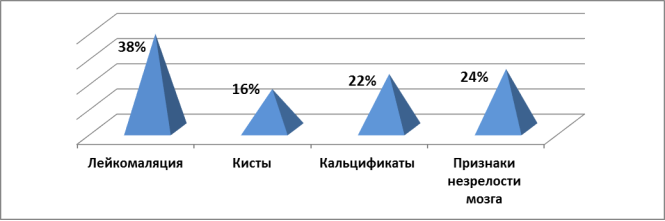
Рис. 3. Структурные изменения головного мозга в 1 группе исследования по данным нейросонографии
Выводы
Таким образом, становится очевидным, что у детей, рожденных от матерей с TORCH-инфекцией, на фоне тяжелого антенатального периода и высокого титра IgG и у IgМ уже в течение первого года жизни формируются грубые поражения мозга, что осложняет ближайшие и отдаленные прогнозы. Преобладание более тяжелых клинических проявлений и полиорганных повреждений у новорожденных с сочетанными формами ВУИ сопровождалось более выраженными полиморфными изменениями, выявленными при нейросонографии.
Литература:
- Заплатников А. Л., Корнева М. Ю., Коровина Н. А. и др. Риск вертикального инфицирования и особенности течения неонатального периода у детей с внутриутробной инфекцией//Рус. мед. журн. 2005. № 13 (1). С. 45-47.
- Ковтун И. Ю., Володин Н. Н., Дегтярев Д. Н. Результаты раннего и отдаленного катамнеза у детей, родившихся от матерей с герпесвирусной инфекцией//Проблемы внутриутробной инфекции плода и новорожденного. М.: ГОУ ВУНМЦ МЗ РФ, 2000. С. 273-275.
- Корнева М. Ю., Коровина Н. А., Заплатников А. Л. и др. Состояние здоровья внутриутробно инфицированных детей//Рос. вестн. перинатол. и педиатрии. 2005. № 2. С. 48-52.
- Коровина Н. А., Заплатников А. Л., Чебуркин А. В., Захарова И. Н. Цитомегаловирусная инфекция у детей раннего возраста (клиника, диагностика, современные возможности терапии): Пособие для врачей. М.: Посад, 1999.
- Hall C. B., Caserta M. T., Schnabel K. C., Boettrich C. et al. Congenital infections with human herpesvirus 6 (HHV6) and human herpesvirus 7 (HHV7)//J Pediatr. 2004 Oct; 145(4): 472-477.
- Infectious Disease of the Fetus and Newborn Infant. Remington J. S., Klein J. O., eds., 5th ed., Philadelphia, PA: WB Saunders Co; 2001: 389-424.







