Актуальность. За последнее десятилетие в условиях миграции населения, социально-экономических потрясений, снижения уровня жизни, роста иммунодефицитных состояний, развития резистентности к препаратам существенно ухудшилось качество жизни населения [1, с. 36; 2, с. 45; 6, с. 895].
К социально обусловленным заболеваниям современности относят ВИЧ/СПИД, вирусные гепатиты, туберкулез. Высокой остается смертность от инфекционных болезней, на которую, по данным ВОЗ, на территории земного шара приходится 25–45% случаев. Основными причинами данных смертей являются туберкулез, вирусные гепатиты, пневмония, корь, диареи и ВИЧ-инфекция [3, с. 24].
Повсеместно регистрируются рост заболеваемости туберкулезом как легочных, так и внелегочных локализаций и смертности от него. Ухудшению эпидемиологической ситуации по туберкулезу, кроме прочих факторов, способствуют его позднее выявление, наличие сопутствующей соматической патологии. Неблагоприятное влияние на эпидемиологическую ситуацию по туберкулезу оказывает также рост лекарственной устойчивости возбудителя [1, с. 36; 2, с. 48; 3, с. 24; 5, с.29].
Вместе с тем изменилась структура клинических форм туберкулеза как легочных, так и внелегочных локализаций. У половины больных внелегочным туберкулезом диагностируют запущенные формы заболевания, каждый второй-четвертый пациент с внелегочным туберкулезом становится инвалидом, что свидетельствует о крайне неудовлетворительном его выявлении и лечении [5, с. 28; 6, с. 895].
Абдоминальный туберкулез (АТ) занимает особое положение среди других форм внелегочного туберкулеза, поскольку он представляет значительные сложности в диагностике и считается до настоящего времени редкой патологией. Сложности проблемы АТ определены еще и тем, что клиническая классификация включает в себя различные формы: туберкулез кишечника, брюшины и туберкулезный мезаденит [4, с.351].
Диагноз АТ устанавливается по морфологическим критериям при обнаружении специфических туберкулезных гранулем (87,3%), по комплексу клинических параметров с использованием рентгенологических, ультрасонографических, микробиологических методов, а также туберкулинодиагностики и пробного лечения (12,7%). В трети случаев АТ диагностируется постмортально [1, с.36; 2, с. 45; 3, с. 23].
Говоря о диагностике и тактике лечения АТ, остаются нерешенными ряд проблем: заболевание диагностируется поздно, даже у лиц группы риска; сложна дифференциальная диагностика с другими заболеваниями органов брюшной полости и малого таза; не определены предпочтительные методы верификации АТ; не всегда очевиден выбор метода хирургического лечения АТ; сложности представляет профилактика послеоперационных осложнений. В этой связи, усовершенствование существующих и поиск новых диагностических методов, а также определение адекватного хирургического, терапевтических методов лечения является актуальной проблемой в лечении АТ [3, с. 32; 5,с. 29].
Цель исследования: улучшение результатов диагностики и лечения больных абдоминальным туберкулом путем применения видеолапароскопических вмешательств.
Материалы и методы. Нами проанализирован опыт лечения 64 больных с верифицированным диагнозом и подозрением на АТ, находившихся на стационарном лечении в отделении внелегочного туберкулеза Республиканского специализированного научно-практического медицинского центра фтизиатрии и пульмонологии Министерства здравоохранения Республики Узбекистан в период 2016-2017 гг.
Мужчин было 41 (64,1%), женщин – 23 (35,9%). Возраст пациентов варьировал от 18 до 44 (24,7±4,7) лет.
Все пациенты госпитализировались с жалобами на умеренные боли в животе, слабость, снижение аппетита, подъемы температуры тела, диарею, сменяющуюся запорами.
При направлении пациентов с подозрением на АТ, проводился тщательный сбор жалоб и анамнеза заболевания. Такие признаки как боли в эпигастрии, по ходу тонкого, толстого кишечника, тошнота, рвота, запоры, жидкий стул, давали основание заподозрить спец. Процесс в брюшной полости. При физикальном осмотре обращали внимание на наличие болей в животе, выпячиваний передней брюшной стенки, флюктуации, определение перитониальных симптомов.
При проявлении одного из симптомов заболевания, наряду с лабораторными анализами, исследование дополнялось УЗИ органов брюшной полости, при котором особо обращали внимание на лимфатические узлы брюшной полости, забрюшинного пространства и органов малого таза; прослойки или скопление свободной жидкости в брюшной полости и малом тазу, наличие или отсутствие перистальтики кишечника, диаметр портальной и селезеночных вен, и диаметр общего желчного протока, с целью исключения цирроза печени.
При отсутствии косвенных УЗИ признаков, и имеющейся клиники АТ, исследование дополняли мультислайсной компьютерной томографией (МСКТ) органов брюшной полости. При этом также определяли реакцию, увеличение лимфоузлов органов брюшной полости и забрюшинного пространства, наличие свободной жидкости, отсутствие объемного образования брюшной полости.
При наличии косвенных признаков кишечной непроходимости всем пациентам выполнялся пассаж бариевой взвеси по желудочно-кишечному тракту, а при положительных лабораторных данных, подтверждающих спец. процесс, а так же одного из признаков УЗИ или МСКТ (л/у и свободной жидкости брюшной полости) и исключении злокачественного процесса, наличие или отсутствие реакции туберкулиновых проб, пациентов госпитализировали в отделение, которым выполняли диагностическую лапароскопию (ДЛ).
ДЛ проводили на лапароскопической стойке фирмы KarlStоrz (Германия) с набором инструментария для диагностических манипуляций. Видеолапароскопия выполнялась под общей анестезией в положении Фовлера. После предварительного наложения карбоксиперитонеума с помощью иглы Veress, в нижней точке Калька, вводился десятимиллиметровый троакар с 30 градусной торцевой оптикой (фирмы KarlStorz) и осуществлялся осмотр брюшной полости.
Ревизия органов брюшной полости начиналась с осмотра правой доли печени, желчного пузыря, гепатодуоденальной и круглой связки печени, луковицы двенадцатиперстной кишки. После чего, наклонив операционный стол вправо на 15 градусов, осматривались левая доля печени, желудок, селезенка, левый боковой канал. Для отведения, удержания, инструментальной пальпации и взятия биопсии вводился дополнительный пятимиллиметровый троакар в левой или правой подвздошных областях. Для осмотра органов малого таза, сигмовидной кишки, брюшины малого таза больным придавали положение Тренделенбурга. В последнюю очередь осматривались большой сальник, мезоколон и брыжейку тонкой кишки с висцеральной брюшиной во всех отделах.
Во время ДЛ тщательно осматривалось: наличие спаечного процесса брюшной полости, наличие увеличенных лимфоузлов ворот печени, большого сальника, брыжейки тонкого и толстого кишечника, имелось ли поражение париетальной брюшины малого таза, поражение спец. процессом гениталий у женщин, наличие асцита.
Во всех случаях производился забор биоптата: париетальная брюшина, лимфоузлы из брыжейки тонкого или толстого кишечника для гистологической верификации природы заболевания. При необходимости диагностический этап сопровождался лечебными манипуляциями: лапароскопической санацией брюшной полости, лапароскопическим адгезиолизисом, дренированием брюшной полости.
Результаты исследований и их обсуждение
Комплексное исследование показало, что в 42 (65,2%) наблюдениях при подозрении на АТ был дополнительный спец. процесс легких, диагностированный в 36 случаях, и в 6 наблюдениях было поражение периферических лимфоузлов.
10 (15,6%) больных были госпитализированы с верифицированным диагнозом АТ, это пациенты, которым были ранее выполнены операции на органах брюшной полости в других клиниках, с морфологической верификацией спец. процесса, причем в 10 случаях операции выполнялись по поводу острых хирургических заболеваний и диагноз абдоминальный туберкулез был выставлен после морфологического исследования удаленных органов. Этим пациентам проводилась стандартная терапия 1 и 2 линии.
В остальных случая нами выполнена диагностическая и лечебная лапароскопия. Так, в 14 (21,9%) наблюдениях, исследования носили диагностический характер и ограничивались лишь визуальным осмотром органов брюшной полости с обязательным забором лимфатических узлов из брыжейки тощей кишки, патологических образований брюшины и забора асцитической жидкости брюшной полости (рис. 1-3).
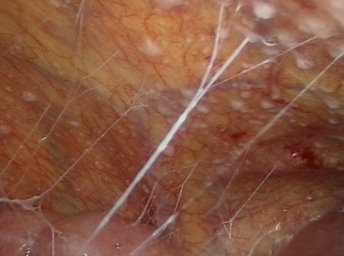
Рис. 1. Просовидные» высыпания на париетальной брюшине при ДЛ
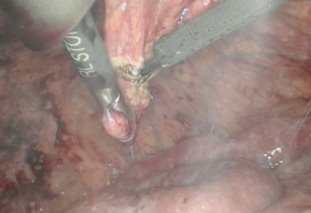
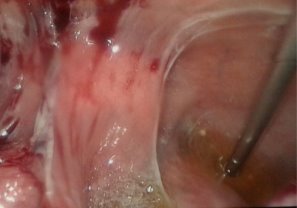
Рис. 2-3. Забор биоптата при диагностической лапароскопии с листка париетальной брюшины (рис. 2), а также забор асцитической жидкости для цитологического исследования во время ДЛ (рис. 3).
40 больным были выполнены лечебные лапароскопические вмешательства. Так в 23 (35,9%) наблюдениях были выполнены лапароскопические санации брюшной полости. Причиной 1 (1,6%) лапароскопической санации явился туберкулезный перитонит. Для этого, после предварительной ДЛ и биопсии выполнялась аспирация перитониального экссудата брюшной полости. Для санации брюшной полости использовался раствор Декасана, в разведении 1:3 с физиологическим раствором. При этом использовалось от 2 до 4,5-5 литров дез. раствора. Операции заканчивались дренированием полостей малого таза и подпеченочного пространства при необходимости (рис. 4-5).
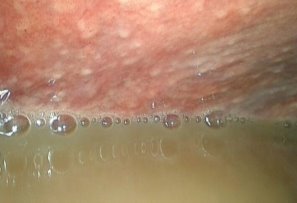
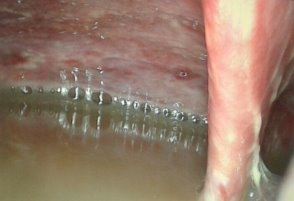
Рис. 4-5. Большое скопление перитониального экссудата в левом боковом кармане (рис. 4.), а также надпеченочной области (рис. 5).
17 (26,5%) больным выполнен лапароскопический адгезиолизис. Показанием к данному виду вмешательства явился спаечный процесс брюшной полости и кишечника, активная кишечная перистальтика, отсутствие пареза и выраженной дилатации кишечника, данные, которых представлены на рис. 6-8.
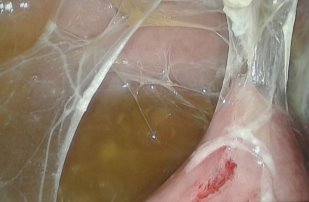
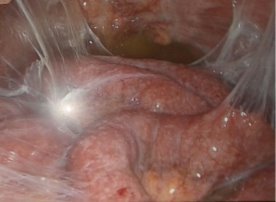
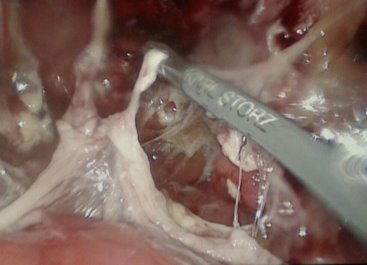 Рис. 6-7. Рыхлый спаечный процесс между передней брюшной стенкой (рис. 6) и петлями тонкого кишечника (рис. 7)
Рис. 6-7. Рыхлый спаечный процесс между передней брюшной стенкой (рис. 6) и петлями тонкого кишечника (рис. 7)
Рис. 8. Удаление спаек с поверхности кишечника при лапароскопическом адгезиолизисе
Сравнительный анализ клинической эффективности проводимого лечения контролировали по количеству отделяемого по дренажам из брюшной полости, восстановлении полной перистальтики кишечника, снижению общей интоксикации.
Активизация пациентов после видеолапароскопических вмешательств производилась в тот же день. Дренажи из брюшной полости удалялись на 3-4-е сутки после предварительного УЗИ-контроля брюшной полости, отсутствию свободной жидкости в брюшной полости.
Летальных исходов и конверсий после лапароскопических вмешательств не было, однако в 1 (1,6%) наблюдении после лапароскопической санации брюшной полости на 1-е сутки после операции отмечалось поступление кишечного содержимого по дренажу, установленному в правом боковом канале и развитием местного калового перитонита. В экстренном порядке было выполнена операция подвесная илеостомия на катетере Фоллея, санация и дренирование брюшной полости. Причиной данного состояния явилось частичное разрушение внутреннего кишечного свища, вследствии лапароскопической ревизии на фоне спаечного процесса кишечника. Было выполнено подшивание свищевого хода с помощью катетера Фоллея к передней брюшной стенке, т.е. был сформирован наружный тонкокишечный свищ по типу «двухстволки», закрывшийся самостоятельно на 24-е сутки после операции. Пациент был выписан из стационара на 34-е сутки в удовлетворительном состоянии.
Анализ морфологических результатов исследований после лапароскопических вмешательств позволил в 34 (85%) наблюдениях не только подтвердить диагноз абдоминальный туберкулез, но и сделать заключение о генерализованной форме спец. процесса.
В 1 (2,5%) случае был установлен диагноз мезотелиомы брюшной полости, у 2 (5%) больных верифицирован генитальный туберкулез, а 3 (7,5%) исключен спец. процесс органов брюшной полости и пациенты были выписаны в профильные стационары (табл. 1).
Таблица 1
Характер оперативных вмешательств у больных с подозрением на АТ
|
№ |
Вид вмешательства |
Причина |
Количество наблюдений |
|
|
Лапароскопическая санация и дренирование брюшной полости |
Туберкулезный перитонит |
1 (1,6%) |
|
|
Лапароскопическая санация и дренирование брюшной полости |
Абдоминальная форма туберкулеза |
22 (34,4%) |
|
|
Диагностическая лапароскопия |
Верификация диагноза |
14 (21,9%) |
|
|
Лапароскопический адгезиолизис |
Верификация диагноза и ликвидация спаечной болезни |
17 (26,5%) |
Анализ полученных результатов в наших исследованиях позволил подтвердить тот факт, что использование видеолапароскопии позволяет повысить диагностическую ценность исследования, улучшить непосредственные результаты исследований.
Выводы:
- Видеолапароскопия является высокоинформативным методом, позволяющим произвести визуальную и морфологическую диагностику патологического процесса органов брюшной полости.
- При подозрении на абдоминальные формы туберкулеза исследование целесообразно дополнять диагностической лапароскопией.
- Лапароскопическая санация брюшной полости в комплексе с противотуберкулезной терапией является эффективным методом лечения АТ.
Литература:
- Онкологические «Маски» Абдоминального Туберкулеза./ Арямкина О.Л., Савоненкова Л.Н.// Российский онкологический журнал. – 2016. – N 6. – С.34-37.
- Комплексное обследование больных при подозрении на абдоминальный туберкулёз с использованием малоинвазивных технологий./ Баринов В.С., Ариэль Б.М., Соловьева М.А.// Ж. Туберкулез и болезни легких. – 2011. – N 7. – С.45-48.
- Видеолапароскопическая диагностика и лечение абдоминального туберкулеза / Р.Т. Меджидов, М. И. Кутиев // Эндоскопическая хирургия. – 2007. – №6. – С. 21-24.
- Клиника абдоминального туберкулеза в современных условиях / Н.Н. Парпиева, М.А. Хакимов, К.С. Мухаммедов, Ш. Ш. Массавиров // Материалы YIII Российского съезда фтизиатров «Туберкулез в России год 2007». – М.: ООО «Идея», 2007. – С. 350-351.
- Two case reports/ Germa Firke, FitzGerald J.Mark.// Brit.Columbia Med.J. — 2002. — Vol. 44, № 1. — S.27-29.
- TB comes to a stisky beginning/ Russell David. // G.Nature Med. – 2001. – Vol. 7, № 8. – S.894-895.







