Актуальность. Диагноз туберкуломы, образовавшийся у больного туберкулезом в период наблюдения и специфического лечения, обычно не вызывает затруднений. Значительные трудности возникают при дифференциальной диагностике туберкулом легких в связи со сходством их рентгенологической картины и многих округлых образований в легких. Необходимость в уточнении этиологии округлого фокуса в легком возникает при впервые выявленном процессе. Наличие на рентгенограмме туберкулезных изменений вокруг округлого фокуса в легком или в других органах, обнаружение МБТ при неоднократных исследованиях мокроты, положительная и тем более выраженная реакция на туберкулин, отсутствие заболеваний других органов, которые могут давать метастазы в легкие, указывают на туберкулезную этиологию заболевания. Наиболее часто туберкуломы приходится дифференцировать от периферического рака, доброкачественных опухолей и метастазов опухоли, реже от неспецифической пневмонии, заполненных паразитарных и непаразитарных кист, пневмомикозов, пороков развития бронхов и сосудов легких. [1. с.36, 2.с.105, 3.с.40].
Во фтизиатрических стационарах выявление и морфологическое подтверждение окончательного диагноза имело место у 27,8% больных с нетуберкулезными заболеваниями, у 9,1% пациентов в мокроте были выявлены опухолевые клетки [4. С.38, 5.с.37].
Цель исследования. Изучение и ретроспективный анализ лучевой диагностики туберкулом легких с учетом результатов операционных материалов гистологическим методом.
Материалами исследования послужили гистологические материалы, которые были получены во время операции с направительным диагнозом туберкулома легких за 2015-2017 гг. в РСНПМЦФиПМЗ РУз. Были ретроспективно изучены результаты 118 операционных материалов патологической ткани легких. Всем больным при поступлении произведена рентгенография и МСКТ грудной клетки, клинико-рентгенологически установлен диагноз туберкулома легких, при этом МБТ не обнаружены всеми методами бактериологии. Возраст оперированных больных колебался от 16 до 67 лет, средний возраст составил 39 (±5) лет. Операционные материалы были взяты с правого легкого у 54 (45,8%) и у 64 (54,2%) с левого легкого. Единичные очаги поражения легких составили 104 (88,2%), множественные поражения (от 2 до 4) – 14 (11,8%) случаев. Из удаленных материалов после соответствующей обработки приготовлено 678 гистологических препаратов.
Результаты. На рентген снимках и МСКТ грудной клетки было обнаружено в 118 случаях округлое периферическое образование с четкими (82%) или нечеткими контурами (18%), неоднородной структуры в 67% случаев, которые специфичны для туберкулом. Деструкция в центре и в области дренирующего бронха определялась в 23 (27%) случаях (рис.1). У 58% больных вокруг фокусов наблюдались полиморфные очаговые тени (рис.2). Лучистые контуры были в 4 случаях гистологически доказанного периферического рака (рис.3,4), у туберкулом лучистые контуры встречались в 12% случаев.
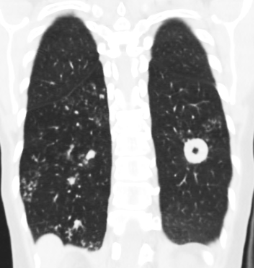
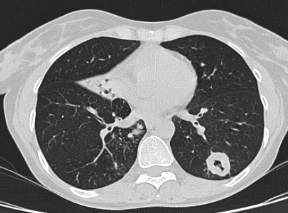
Рис.1. Б-ая Р., 54г. МСКТ легких во фронтальной и аксиальной проекции. Туберкулома 6 сегмента левого легкого с распадом и обсеменением. Фокусная тень с четкими контурами и деструкцией в центре. Очаговые тени полиморфного характера вокруг фокуса и в нижней доле противоположного легкого.
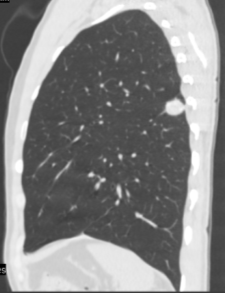
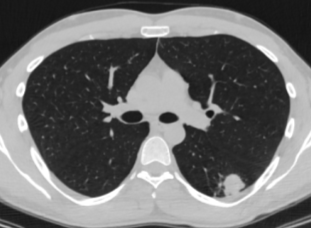
Рис.2. Б-ой Ф., 23г. МСКТ легких в сагиттальной и аксиальной проекциях. Туберкулома 6 сегмента левого легкого с уплотнением. Фокусная тень с четкими неровными контурами на фоне фиброза, негомогенная, с участками уплотнения. Прилежащая костальная плевра утолщена. Единичные плотные очаговые тени вокруг фокуса.
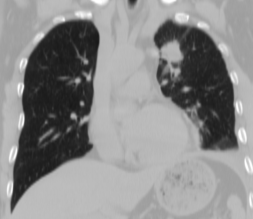
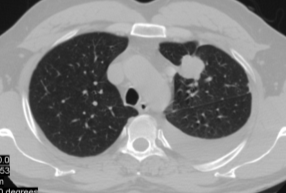
Рис.3. Б-ой А., 45л. МСКТ легких во фронтальной и аксиальной проекции. Периферическое образование 3 сегмента левого легкого, осложненная гидротораксом слева. Фокусная тень с четкими неровными и лучистыми контурами, гомогенная. Прилежащая костальная и медиастинальная плевра подтянута. Слева в плевральной полости наличие жидкости.
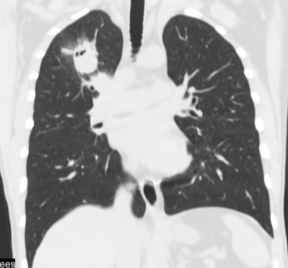
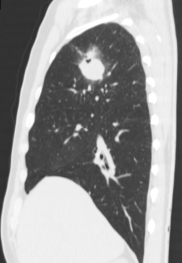
Рис.4. Б-ой Г., 57л. МСКТ легких во фронтальной и сагиттальной проекции. Периферическое образование 3 сегмента правого легкого. Фокусная тень с неровными и лучистыми контурами, с деструкцией по периферии, связана с корнем. Прилежащая легочная ткань пониженной прозрачности за счет лимфостаза. Правый корень расширен с увеличенными лимфоузлами до 1,5см.
При изучении макроскопически удаленных образований во время операции не все были характерны для специфического процесса. При микроскопическом изучении гистологических материалов было выявлено: из 118 материалов в 85 случаях обнаружены туберкуломы легких, что составило 72,1%, бронхогенная киста – в 9 (7,7%) случаях, паразитарная киста – в 9 (7,7%), карциноид – в 4 (3,4%), гемангиома – в 1 (0,9%), гамартома – в 5 (4,2%) и метастаз аденокарциномы – в 5 (4,2%) соответственно (Табл. 1).
Таблица 1
Результаты гистологических исследований
|
Возраст |
Туберкулома |
бронхогенная киста |
Паразитарная киста |
карциноид |
гемангиома |
гамартома |
Метастаз аденокарцином |
|
11-20 лет |
15 |
1 |
1 |
- |
1 |
- |
- |
|
21-30 лет |
36 |
5 |
1 |
1 |
- |
3 |
- |
|
31-40 лет |
13 |
2 |
- |
1 |
- |
- |
- |
|
41-50 лет |
10 |
1 |
4 |
- |
- |
- |
1 |
|
51-60 лет |
5 |
- |
1 |
2 |
- |
1 |
1 |
|
61-67 лет |
6 |
- |
2 |
- |
- |
1 |
3 |
|
Всего 118 |
85 |
9 |
9 |
4 |
1 |
5 |
5 |
|
100% |
72,1 |
7,7 |
7,7 |
3,4 |
0,9 |
4,2 |
4,2 |
В активной форме туберкуломы обнаружены в 23 (27%) из 85 случаев. Патоморфологически у этих туберкулом капсула была тонкая и состояла из фиброзной ткани, вокруг в легочной ткани лимфоцитарная инфильтрация, и характерная для экссудативного воспаления. В легочной ткани в полости альвеол – скопления экссудативной жидкости. Вокруг патологического процесса кровеносные сосуды с кровенаполнением. В мелких бронхах наблюдалась гиперплазия бронхиального эпителия и скопления слизисто-подобных жидкостей. Вокруг казеозного некроза и в капсуле наблюдалась инфильтрация со множественными эпителиоидными, гигантоклеточными гранулемами типа клеток Пирогова – Лангханса (рис.5).
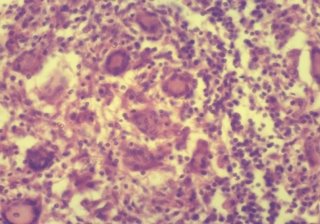
Рис.5. Инфильтрация со множественными гигантоклеточными гранулемами. Окраска гематоксилин-эозин. Ок.15Хоб.40.
Неактивная форма туберкуломы составила 62 (73%) случая. Морфологическая картина вокруг процесса характеризовалась наличием фиброза и значительного уменьшения лимфоцитарной инфильтрации. Капсула утолщена, в области казеозного некроза обнаружены единичные гранулематозные инфильтраты. Вокруг казеозного некроза наблюдались очаги отложения солей кальция и образование кальцинатов различных размеров (рис.6).
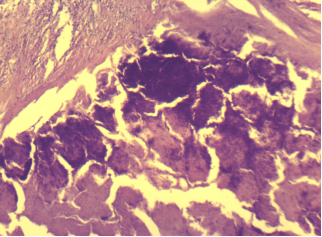
Рис.6. Вокруг казеозного некроза очаги образования кальцинатов. Окраска гематоксилин-эозин. Ок.15Хоб.40.
Заключение: При морфологическом исследовании большинство случаев составили туберкуломы – 72,1%, но в остальных (27,9%) случаях- диагноз не подтверждался. Полученные данные свидетельствуют, что для пациентов с подозрением на туберкулому легких рекомендуется морфологическая верификация диагноза. Результаты работы продемонстрировали, что для точной постановки диагноза необходимо в короткие сроки применять фибробронхоскопию с биопсией, а в случаях рентгенологически выраженного очагового округлового изменения легочной ткани в первую очередь показана ВАТС-биопсия легкого.
Литература:
- Дифференциальная диагностика диссеменированного туберкулеза легких и экзогенного альвеолитаразличной природы (по данным морфологического исследования)./ Антипова А.В., Лепеха Л.Н., Макарьянц Н.Н., Карпина Н.Л., Ловачева О.В., Садовникова С.С. // Туберкулез и болезни легких. – 2011.- №4.- С. 36.
- Ошибки диагностики туберкулеза и рака легких./ Долгушева Ю.В.,Фахртдинова А.Р., Нимченко О.С.// Материалы VIII съезда фтизиатров и пульмонологов. – 2015г. С.104-105.
- Диагностика и химиотерапия туберкулеза органов дыхания./ Перельман М.И.// Пособие для врачей. Рабочая группа Высокого уровня по туберкулезу в Российской Федерации. -М.2003. –С. 48
- Особенности нетуберкулезных заболеваний легких, выявляемых во фтизиатрических стационарах./ Лаушкина Ж.А., Краснов В.А.// Туберкулез и болезни легких. -№7, 2016.-С. 38-42.
- Pulmonary tuberculosis as differential diagnosis of lung cancer./ Batt M., Kant S., Bhaskar R.// South Asian J. Cancer. -2012- vol.48-pp.36-42.







