Актуальность. Наиболее существенное изменение современной эпидемиологической ситуации и структуры заболеваемости населения по туберкулезу осложняется ростом ВИЧ инфицированности. Установление диагноза ВИЧ-инфекции у больных туберкулезом на ранней стадии ВИЧ-инфекции способствует эффективному проведению лечения[2,с.35]. В министерской конференции проведенной в г. Москве в ноябре 2017 года, было подчеркнуто бремя ко-инфекции туберкулеза и ВИЧ – инфекции. В отчете ВОЗ, за 2016 год зарегистрировано 1,3 млн. случаев летальности от туберкулеза и 374000 при ко-инфекции туберкулеза и ВИЧ-инфекции[1,с.5].
Микозы у больных ВИЧ/ТБ являясь оппортунистической инфекцией, утяжеляют течение последнего и способствуют развитию осложнений, а во многих случаях и решают исход заболевания [3,с.61].
По статистическим данным городской клинической туберкулезной больницы №1 (ГКТБ№1) города Ташкента, из всех пролеченных больных за год по поводу туберкулеза органов дыхания более 20% составляет сочетание с ВИЧ-инфекцией.
Цель исследования: изучить особенности клинического течения микозову больных с ко-инфекцией ВИЧ/ТБ.
Материалы и методы исследования: Нами обследовано 140 больных в возрасте от 20 до 70 лет, которые находились на стационарном лечении в ГКТБ№1 г. Ташкента в 2015 году. Установлено, что из 140 больных с ВИЧ/ТБ у 59 (42,1%) выявлены микозы как орофарингеальные, так и генерализованные. Соответственно в разработку вошли 59 больных с микозами различной локализации. Их них впервые выявленные пациенты составили – 19 (32,2%), ранее леченных – 40 (67,8%). Всем больным в условиях стационара проводилось комплексное клинико-рентгенологическое обследование. Применялись обязательные (лучевые методы исследования, бактериоскопический анализ мокроты на микобактерии туберкулеза и грибы, анализ крови и мочи) и дополнительные методы исследования (расширенная бактериологическая диагностика, бронхоскопия, исследование функции печени, почек, сердечно-сосудистой системы).
Результаты и обсуждения: Установлено, что удельный вес мужчин среди этих больных составил 88,2%, женщин 11,8 %. Характеристика больных по полу и возрасту представлена на рисунках 1 и 2.
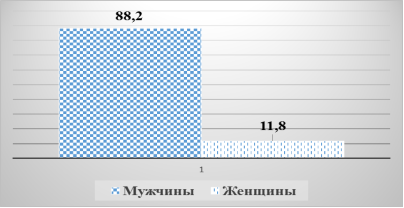
Рис. 1. Распределение больных по полу
Среди больных преобладали возрастные группы: 31-40 и 41-50 лет, на них приходится 39,2 % и 40,6 % соответственно. (Рис.2)
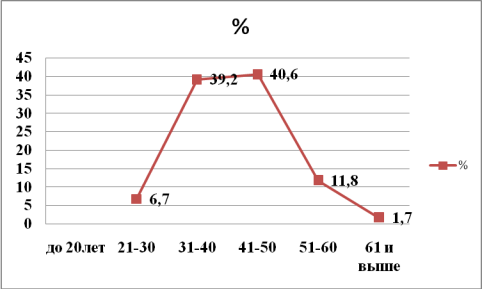
Рис. 2. Распределение больных по возрасту
Если рассматривать социальную характеристику, то основную массу составляют безработные — 94,3%. На рабочих и служащих приходится — 5,7 %. Почти все больные были со средним образованием — 50 (84,7%), без образования – 7 (11,9%) и высшее образование имели — 2 (3,4 %) больных. Судимости имели 37 человек, что составило 62,7% больных. Лица без определенного места жительства составили — 5 (8,4%) больных.
Вредные привычки выглядели следующим образом: курение — у 45 (76,2%), злоупотребление алкоголем — у 42 (71,2 %), инъекционные наркотики употребляли — 29 (49,1%) и употребление насвая — у 5 (8,4%). При этом более половины больных имели по две-три вредные привычки – 30 (50,8%).
Из анамнеза 21 (35,6%) пациент имели контакт с бациллярными больными. Из них 13 (62%) случаев имели контакт в период пребывания в пенитенциарных учреждениях и 8 (38%) – с близкими родственниками (братом, мужем, отцом).
По клиническим формам (рис. 3) больные распределены следующим образом: инфильтративный туберкулез легких — у 22 (37,5%), диссеминированный — у 12 (20,3%), бронхоаденит (БА) – у 9 (15,2%), фиброзно-кавернозный (ФКТ) — у 8 (13,5%), очаговый – у 6 (10,1%), казеозная пневмония – у 1 (1,7%) и кавернозный туберкулез легких — у 1 (1,7%) больных.
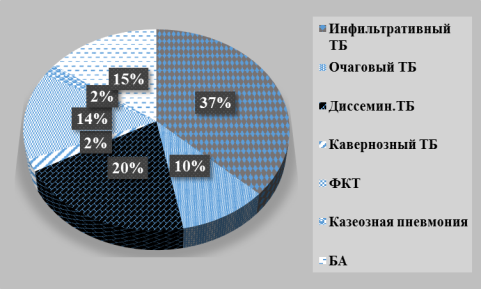
Рис. 3. Распределение больных по клиническим формам
Рентгенологически односторонний процесс диагностирован у 23 (39 %) больных, у 36 (61%) — процесс был двухсторонний. У 7 больных (11,8 %) процесс локализовался в пределах 1-2 сегментов легких, у 24 (40,6 %) — процесс занимал 1-2 доли и у 17 (28,8%) больных протяженность процесса была 3 и более долей.
При поступлении в стационар микобактерии были обнаружены различными методами у 37 (62,7%) больных. При анализе полученных данных установлено, что среди впервые выявленных МБТ обнаружено у 14 (77,7%) больных, а среди ранее леченных – у 23(56%) больных. Резистентные штаммы МБТ (МЛУ/ТБ) выявлены у 6 (33,3%) впервые выявленных больных и у всех повторных больных.
Выявление в патологическом материале грибковой патологии было осуществлено бактериоскопическим и бактериологическим методами с проведением ТЛЧ (тест на лекарственную чувствительность) на противогрибковые препараты. У всех больных были обнаружены споры и мицелии грибов типа Candida.
У всех больных при поступлении в стационар были выявлены симптомы интоксикации. Большинство больных поступили в состоянии средней тяжести 32 (54,2%), в тяжелом состоянии 17 (28,8%) и в относительно удовлетворительном состоянии — 10 (17%) больных. Для туберкулеза легких в сочетании с микозами на фоне ВИЧ-инфекции была характерна достаточно яркая клиническая картина. Так, температурная реакция была выявлена у 39 (66,1%) больных, жалобы на общую слабость встречались в 2 раза чаще у больных с диссеминированным и фиброзно-кавернозным туберкулезом, чем при инфильтративном процессе. Похудание (учитывалась потеря массы тела 5 кг и более) выявлено у 48 (81,3 %) больных, снижение аппетита, иногда вплоть до анорексии — у 58 (98,3%) больных. У 2 (3,4%) больных отмечалась осиплость голоса как признак генерализации процесса (Рис. №4).
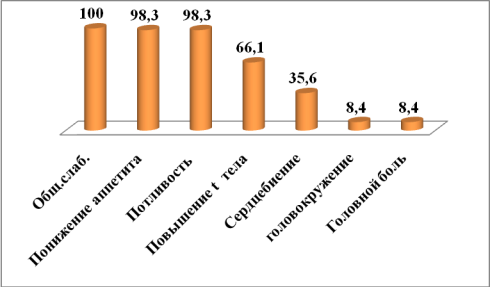
Рис. 4. Распределение больных по симптомам интоксикации
У всех больных имелись различные клинические проявления со стороны органов дыхания. Как видно из рисунка №5, ведущим клиническим симптомом в 59 (100 %) случаев является кашель, в основном с мокротой — у 42 (71,2 %). Боли в грудной клетке встречались у 11 (18,6%) больных, в основном при осложненном течении заболевания.
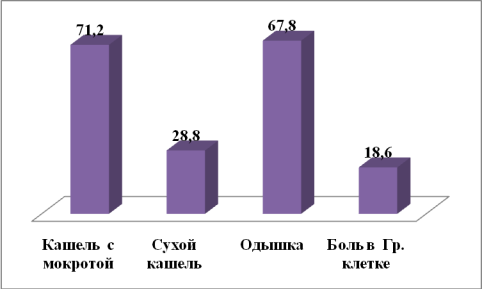
Рис. 5. Распределение больных по бронхолегочным симптомам
Изменения гемограммы были обнаружены в 91,5% случаев (у 54 из 59 человек). Чаще всего отмечалось ускорение СОЭ — в 88,1% случаев. Изменения со стороны красной крови показало что: у 49 пациентов (83,1%) была анемия 1,2 и 3 степени. Лимфопения выявлена у 22 (37,2%) больных и лейкоцитоз — у 11 (18,6%).
Сведения о частоте и характере сопутствующих заболеваний представлены в рисунке №6. У 40 (67,8%) больных были диагностированы сопутствующие заболевания. Из них у более половины больных имелось по два, три и более сопутствующих заболеваний, соответственно у 13 (32,5%) и у 11 (27,5 %). Только у 16 (40%) больных выявлена одна сопутствующая патология.
При анализе структуры сопутствующих заболеваний отмечено преобладание анемий — у 49 (83,1%), далее по частоте встречаемости следуют: гепатиты — у 20 (33,9 %) и цирроз печени – у 6 (10,1%). Остальные патологии встречаются в единичных случаях.
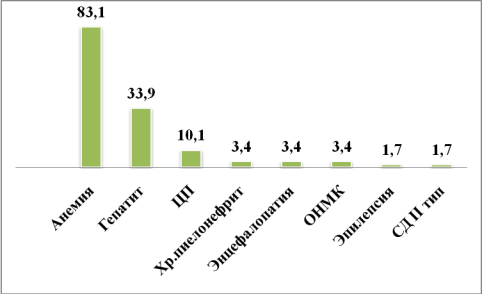
Рис.6. Распределение больных по сопутствующим заболеваниям
У этих больных следует выделить и виды осложнений (рисунок 7). По нашим данным из 59 обследуемых у 56 (94,9%) были выявлены различные осложнения. Сочетание двух и более осложнений отмечалось у 35 (62,5%) больных. При изучении структуры осложнений установлено, что почти у всех больных на фоне туберкулезного процесса в сочетании с ВИЧ-инфекцией развились гипотрофия 1, 2, 3 степени — у 49 (83,05 %), кахексия установлена у шести больных с фиброзно-кавернозным туберкулезом легких. Дыхательная недостаточность — у 56 (94,9%), легочно-сердечная недостаточность (ЛСН) – у 18 (30,5%) больных, в основном эту группу составили больные с фиброзно-кавернозным туберкулезом легких. Кровохарканье отмечалось у 2 (3,4 %) больных, экссудативный плеврит — у 15 (25,4%). Генерализация туберкулезного процесса за пределы легочной ткани была отмечена у 5 (8,4 %) больных: из них менингит – у 2 (3,4%) пациентов, туберкулез гортани – у 2 (3,4%) и туберкулез шейных лимфатических узлов – у 1 (1,7%) больного.
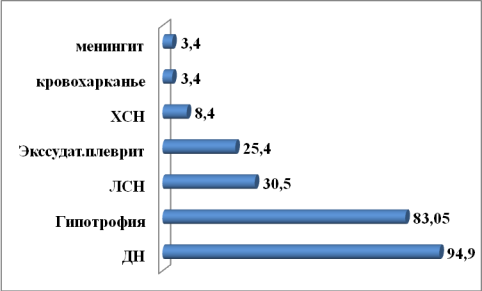
Рис. 7. Распределение больных по осложнениям
Противотуберкулезная терапия проводилась с учетом наличия устойчивости к препаратам первого ряда. По первому режиму химиотерапии получали лечение 13 больных с впервые выявленным туберкулезом, по 2 режиму химиотерапии получали лечение 17 ранее леченных больных и 29 больных с МЛУ/ТБ получали лечение резервными противотуберкулезными препаратами.
Противогрибковая терапия проводилась с учетом ТЛЧ внутривенно и перорально. Средняя продолжительность лечения кандидоза дыхательных путей у иммунокомпетентных лиц составила 10-14 дней.
В результате лечения достигнута положительная динамика у 30 (50,9%) больных, без динамики – у 13 (22%) и летальный исход на фоне комплексного лечения отмечен у 16 (27,1%) больных.
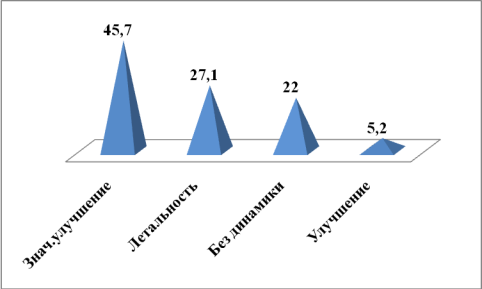
Рис.8. Исход лечения
Выводы:
1. Изучение медико-социальной характеристики позволило установить, что больные с туберкулезом в сочетании с микозами на фоне ВИЧ-инфекции, относятся в большинстве случаев к социально-дезадаптированному контингенту (76,2%). В том числе: наличие судимости (62,7%), лиц без определенного места жительства (8,4%), злоупотребление алкоголем (71,2 %), потребление инъекционных наркотиков (49,1%). У 50 (84,7%) больных имелись вредные привычки, причем более половины больных имели по две-три вредные привычки (50,8%).
2. Микозы утяжеляют клиническое течение туберкулеза, снижают эффективность лечения. Исход заболевания во многом зависит от времени начала противогрибковой терапии на фоне противотуберкулезных препаратов, которое следует начинать как можно раньше.
3. Обеспечение полного охвата обследованиями на микозы у ВИЧ/ТБ больных, как выполнение стандарта по проведению обследований этой категории, существенно повысит эффективность лечения и улучшит качество жизни.
Литература:
1. World Health Organization, Global Tuberculosis Report, 2017. Geneva: WHO; (http://apps.who.int/iris/bitstream/10665/191102/1/9789241565059_eng.pdf, accessed 2 August 2017).
2. Мишин В. Ю., Мишина А. В. Туберкулез, сочетанный с ВИЧ-инфекцией: проблемы диагностики и лечения с позиции доказательной медицины. Материалы VIII съезда фтизиатров и пульмонологов Узбекистана. 2015. Стр.35-41
3. Парпиева Н.Н. Психосоциальная поддержка больных с ко-инфекцией ТБ и ВИЧ.Материалы VIII съезда фтизиатров и пульмонологов Узбекистана. 2015. Стр.61-63.







