Рак желудка в России и Восточной Европе традиционно занимает лидирующие показатели заболевания и смертности — он занимает третье место по распространённости и второе место по смертности среди всех злокачественных новообразований. При этом выявляется рак желудка в России чаще всего на последних стадиях (41,2 % приходятся на 4 стадию).
Наиболее часто при гематогенном метастазировании рака желудка поражаются печень и легкие. Костные метастазы во время ведения пациента обнаруживаются в 0.9–2.8 % случаев (и возрастая до 13 % при аутопсиях). Среднее время выживаемости при обнаружении костных метастаз сокращается до 100 дней. К факторам риска развития у пациентов с раком желудка костных метастаз могут служить курение, низкодиференцированная аденокарцинома, высокие уровни лактатдегидрогеназы, щелочной фосфатазы, карциоэмбрионального антигена). Остеобластный тип метастаз ухудшают прогноз выживаемости.
После операции по поводу рака желудка T4N2M1 (Гастрэктомия 28.06.2016 (выписки нет, Украина) пациент, 61 г., за помощью не обращался около 9 месяцев. 19.06.2017 — вскрытие гематомы и абсцесса в районе опухоли на голове по месту жительства, пациент обратился в РНИОИ. При дообследовании в РНИОИ: МРТ головного мозга с КУ 12.07.2017 — метастатическое поражение костей черепа, очаг в левой лобной и теменной костях до 62 на 49 на 58 мм с экстра-, интракраниальным ростов расположением в области серпа и верхнего сагиттального синуса. Госпитализирован. Неврологический статус при поступлении без особенностей, индекс по шкале Карновского: 60, проведено лечение антибиотиками.
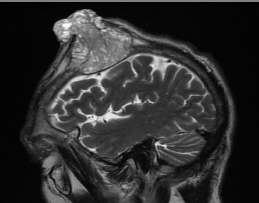
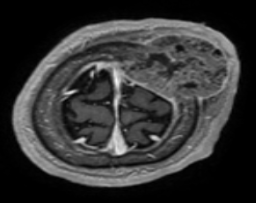
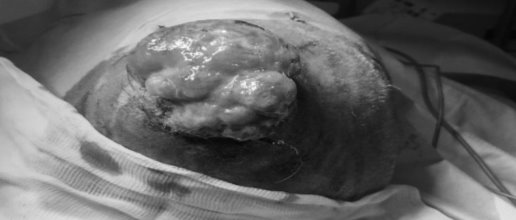
Рис. 1. МРТ-снимки и фотография опухоли (состояние до проведенной операции).
1.08.2017 Ход операции: В положении пациента лежа на спине, в условиях МСА из окаймляющего разреза кожи в левой лобно-теменной области мобилизована метастатическая опухоль до 8 на 7 на 7 см, разрушающая кость, мягко-эластической консистенции, серо-розового цвета, обильно кровоснабжаемая, с кровоточащим экзофитным компонентом, распространяющаяся эпидурально и прорастающая наружный листок ТМО. Выполнена резекционная краниотомия в пределах неизмененной костной ткани с радикальным удалением опухоли, наружный листок ТМО, пророщенный опухолью, резецирован, герметизация ТМО при помощи Тахокомб. Этапный гемостаз воском, коагуляцией и surgy cell.
Проф. N выполнена комбинированная кожная пластика образовавшегося дефекта: пластика перемещенным кожным лоскутом с правой лобно-височно-затылочной области и свободная кожная пластика кожным лоскутом с передней брюшной стенки. Пассивный трубчатый дренаж в подкожное пространство. Швы на кожу. Асептическая повязка.
Послеоперационный период осложнился развитием подкожной нагноившейся гематомы в левой лобно-теменной области, повышением температуры тела до 38,40 С, лейкоцитозом до 24,4 на 109 /л (ПЯ — 14), гематома эвакуирована и дренирована через угол послеоперационной раны, установлена дренажная трубка, при посеве раневого отделяемого — E.Coli 107, чувствительна к меропенему, на фоне адекватной антибактериальной терапии, согласованной с клин. фармакологом, и регулярной санации подкожного пространства состояние больного улучшилось — нормализовалась температура тела, лейкоцитоз снизился до 15,5 на 109 /л (ПЯ — 9), на 10-е сутки послеоперационного периода появились жалобы на вздутие живота, боли в эпигастрии, тошноту, отсутствие стула в течение 3-х дней, неотхождение газов, при обзорной Р-графии органов брюшной полости — горизонтальные уровни свободной жидкости в виде чаш Клойбера с формированием толстокишечной непроходимости, консультирован зав. ОАО № 2, проф.S, по согласованию с главным врачом РНИОИ. проф. B. по срочным показаниям больной взят в операционную.
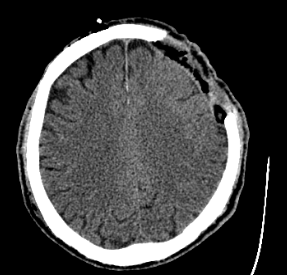
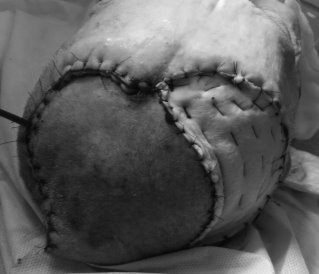
Рис. 2. МРТ-снимок и фотография (состояние после операции).
Гистологическое исследование: аденокистозная карцинома с обширными очагами некроза, инфильтративным ростом.
Общий анализ крови:
Гемоглобин (130–170 г/л) — 29.07.17–122; 11.08.17–75;
Эритроциты (4,0–5,0·1012/л) — 29.07.17–4,48; 11.08.17–2,87;
Лейкоциты (4,0–5-9,0·109/л) — 29.07.17–4,92; 11.08.17–15,4;
Тромбоциты (180,-320·109/л) — 29.07.17–281; 11.08.17–827;
Скорость оседания эритроцитов (3–10 мм/ч) — 29.07.17–25; 11.08.17–30;
Общий анализ мочи:
Лейкоциты (0–3 ед\мл) — 29.07.17–1–2; 11.08.17–9–12;
Биохимический анализ крови:
Общий белок крови (64–84 г/л) — 29.07.17–84,0; 11.08.17–57,2;
Креатинин (62–115мкмоль/л) — 29.07.17–59,0; 11.08.17–53,0;
Коагулограмма:
D-димер (0–0,55 мкг фибриноген-эквивалентных единиц на мл) — 11.08.17–1,64;
На основании консультации терапевта, кардиолога, анализа крови на HBC к сопутствующим заболеваниям можно отнести: Хронический вирусный гепатит С, Нарушение ритма сердца: суправентрикулярная экстрасистолия, ХСН 1 ст., ФК 2, ГБ II ст., степень АГ 1, риск 1.
Ход операции: Вположении пациента лежа на спине, в условиях многокомпонентной сбалансированной анестезии произведена трансректальная лапаротомия справа, при ревизии органов брюшной полости: во всех отделах до 2 л асцитической жидкости, брюшная полость осушена, тонкий и толстый кишечник представлены единым плотным конгломератом, спаянным между собой плотными спайками с множественными плотными метастатическими очагами, определить зону непроходимости не представляется возможным. По париетальной брюшине также множественное метастатическое поражение в виде плотных очагов до 1 см в диаметре. В связи с генерализацией процесса и невозможностью оценить уровень непроходимости решено ограничиться диагностической лапаротомией, дренированием брюшной полости. Гемостаз. Брюшная полость дренирована трубкой в малом тазу через контрапертуру в правой подвздошной области. Послойное ушивание раны брюшной стенки и наложение асептической повязка.
Состояние при выписке: тяжелое, обусловленное развитием кишечной непроходимости. Неврологический статус при выписке: Сознание ясное, контактен, адекватен. Очаговых и менингеальных с-мов нет. Язык суховат. Живот мягкий, умеренно болезнен в эпигастрии, газы отходят плохо, перистальтика выслушивается, с-мов раздражения брюшины нет. Шкала Карновского — 50 баллов. Послеоперационные раны заживают первичным натяжением, из-под кожного лоскута в левой лобно-теменной области — скудное серозно-гнойное отделяемое. Питание парентеральное, назогастральный зонд удален по настоянию больного В связи с генерализацией рака желудка — канцероматозом по висцеральной и париетальной брюшине и формированием кишечной непроходимости, дальнейшее специальное лечение больному не показано, по настоянию больного выписывается для симптоматической терапии под наблюдение онколога по месту жительства.
Стандартным алгоритмом при метастатическом раке является использование паллиативной химиотерапии (с последующей возможностью хирургического лечения), в случае операбельной опухоли, для ограничения диссеминации брюшной полости и предотвращения дальнейшего канцероматоза также показано использовании послеоперационной или пре- и послеоперационной химиотерапии. Одиночное использование хирургического лечения на IV стадии нехарактерно.
Учитывая активность по индекс Карновского = 60 % (~ECOG=2), пожилой возраст пациента, сопутствующие заболевания и осложнение кишечной непроходимостью, то возможно было провести химиотерапию с использованием режима XELOX (Капецитабин по 1000мг/ м²х 2 раза в день внутрь с 1 по 14 дни цикла или с вечера первого дня по утро 15 дня цикла + Оксалиплатин 100–130 мг/м²в /в капельно в 1 день) в сочетании с симптоматической терапией для улучшения качества жизни
Также пациенту не было проведено иммуногистохимическое исследование на HER2-статус, которое в случае положительного результата позволяет применять режим T-XP (Трастузумаб 8 мг/кг в 1 день первого курса, затем по 6 мг/кг в 1 день + Капецитабин по 1000мг/ м²х 2 раза в день внутрь с 1го по 14 дни цикла или с вечера первого дня по утро 15 дня цикла + Цисплатин 80 мг/м² в/в капельно в 1 день)







