В России почти 10 миллионов трудоспособного населения страдают ишемической болезнью сердца, из них более трети приходится на стабильную стенокардию. Распространенность стабильной стенокардии зависит от возраста и пола: у мужчин в возрасте от 45 до 54 лет в 2-5% случаев, в возрасте от 65 до 74 лет в 10-20% случаев, у женщин от 45 до 54 лет в 0,5-1% случаев, от 65 до 74 лет в 10-14% случаев. Смертность больных со стабильной стенокардией составляет около 2% в год, у 2-3% больных ежегодно возникает не фатальный инфаркт миокарда. Мужчины, страдающие стенокардией, в среднем живут на 8 лет меньше по сравнению с теми, у кого данная патология отсутствует. Согласно результатам Фремингемского исследования, у больных стабильной стенокардией риск развития не фатального инфаркта миокарда и смерти от ишемической болезни сердца в течении 2 лет составляет соответственно: 14,3% и 5,5% у мужчин и 6,2% и 3,8 % у женщин. Стабильная стенокардия является хроническим инвалидизирующим заболеванием, для которого характерен риск развития острого коронарного синдрома и высокой смертности. В популяции около 40-50 всех больных стенокардией знают о наличии у них болезни и получают соответствующее лечение, тогда как в 50-60% случаев заболевание остается нераспознанным, несмотря на многообразие диагностических манипуляций. [1, с. 7-8]
В последние годы выявлены взаимосвязи между нарушениями вегетативной регуляции сердечного ритма и смертностью от сердечно-сосудистых заболеваний. В экспериментах получены подтверждения связи между предрасположенностью к летальным нарушениям ритма и признакам повышенной симпатической или сниженной вагусной активности. Одним из методов оценки состояния регуляторных систем организма, в частности, функционального состояния различных отделов вегетативной нервной системы, является анализ вариабельности сердечного ритма. Учитывая результаты вариабельности сердечного ритма, можно более точно прогнозировать благоприятный и неблагоприятный исход заболевания, давать качественную оценку адаптационных резервов организма и на этой основе строить тактику ведения больного. [2, с. 72, 3, с. 47]
Под вариабельностью сердечного ритма понимают изменчивость интервалов R-R последовательных циклов сердечных сокращений за определенные промежутки времени. [4, с. 87]
Активное изучение метода кардиологами всего мира привело к необходимости стандартизации терминологии, методов измерения, описания и физиологической интерпретации показателей вариабельности сердечного ритма в норме и при патологических состояниях. В 1996 году Европейское общество кардиологов и Североамериканское общество кардиостимуляции и электрофизиологии разработали стандарты оценки вариабельности сердечного ритма для использования в клинической практике и кардиологических исследованиях. [5, с. 35]
Изменчивость интервалов между синусовыми сокращениями может быть измерена на коротких (5 - 10минут) и длинных (в течение суток) записях электрокардиограммы. В настоящее время существует два типа анализа метода: анализ во временной области (временной анализ) и анализ частотной области (спектральный анализ).
Спектральный анализ вариабельности сердечного ритма с математической точки зрения более сложен и заключается в изучении мощности колебаний ритма сердца в различных диапазонах частот. Наибольшие трудности, возникающие при спектральном анализе, связаны с нестационарностью ритма, в том числе с наличием различных аритмий и артефактов записи, однако до настоящего времени он не потерял своей актуальности. [4, с. 87].
Исходя из вышеизложенного, в настоящем исследовании была поставлена цель изучить влияние ивабрадина и бисопролола на вагосимпатический дисбаланс у больных ишемической болезнью сердца.
Методики исследования: В исследование было включено 64 пациента со стабильной стенокардией I-III функционального класса, у 12 пациентов в анамнезе отмечался перенесенный инфаркт миокарда. Возраст пациентов от 45 до 74 лет. Обязательным условием включения в исследование было наличие устойчивого синусового ритма. Все больные были разделены на 2 равные группы. Первая группа получала стандартную терапию ишемической болезни сердца, включающую применение дезагрегантов, статинов, нитратов, антигипертензивные препараты, с добавлением b-адреноблокатора бисопролола в средней дозе 5 мг в сутки; во второй группе дополнительно к основному лечению добавляли If-ингибитор ивабрадин, в средней дозе 5 мг в сутки. Исследование продолжалось 3 месяца.
Применение спектрального анализа вариабельности сердечного ритма позволило количественно оценить различные частотные составляющие колебаний ритма сердца и наглядно графически представить соотношения разных компонентов сердечного ритма, отражающих активность определенных звеньев регуляторного механизма. В работе использовали непараметрический метод спектрального анализа, к которому относится быстрое преобразование Фурье и периодограммный анализ. [6, с.83]
Выделяли три главных спектральных компоненты. Эти компоненты соответствовали диапазонам дыхательных волн и медленных волн 1-го и 2-го порядка. В западной литературе соответствующие спектральные компоненты получили названия высокочастотных (High Frequency – HF), низкочастотных (Low Frequency – LF) и очень низкочастотных (Very Low Frequency – VLF):
-HF (мощность высокочастотной компоненты спектра ВРС 0,15-0,4 Гц) - связана с дыхательными движениями и отражает вагусный контроль сердечного ритма;
-LF (мощность низкочастотной компоненты 0,04-0,15 Гц) – имеет смешанное происхождение и связана как с вагусным, так и с симпатическим контролем ритма сердца;
-VLF (мощность сверхнизкочастотных колебаний сердечного ритма <0,04 Гц). VLF отражает степень активации высших вегетативных центров, или эрготропных систем, ответственных за адаптацию.
- TP (общая мощность спектра) – отражает суммарное влияние регуляторных систем на сердечный ритм.
Частотные диапазоны каждого из трех вышеуказанных спектральных компонента являются дискуссионными. Согласно западным стандартам предлагаются следующие диапазоны частот: высокочастотный диапазон (дыхательные волны) - 0,4–0,15 Гц (2,5 – 6,5 сек); низкочастотный диапазон (медленные волны 1-го порядка) – 0,15–0,04 Гц (6,5 – 25 сек); очень низкочастотный диапазон (медленные волны 2-го порядка) – 0,04 –0,003 Гц (25 - 333 сек).
При спектральном анализе для каждого из компонентов вычисляли абсолютную суммарную мощность в диапазоне, среднюю мощность в диапазоне, значение максимальной гармоники и относительное значение в процентах от суммарной мощности во всех диапазонах (Total Power - TP). При этом ТР определялся как сумма мощностей в диапазонах HF, LF и VLF. По данным спектрального анализа сердечного ритма вычисляли индекс вагосимпатического взаимодействия LF/НF.
Результаты и обсуждение: Исходно у больных 1 группы было выявлено снижение общей мощности спектра. Преобладание в структуре волн медленного (LF) периода, увеличение соотношения LF /HF свидетельствовало о преобладании симпатико-адреналовой активности. После лечения у больных 1 группы происходило статистически достоверное уменьшение мощности спектра в диапазоне низких частот (на 27,6%) и повышение мощности в область высоких частот (на 46,7%).
У больных 2-й группы до лечения в структуре спектральной мощности волн преобладали колебания медленного периода (LF), высоким был показатель отношения LF/HF, что свидетельствовало о высокой активности симпатико-адреналовой регуляции сердечного ритма. После лечения происходило статистически достоверное повышение мощности спектра в диапазоне высоких частот (на 36,7%, р=0,03) и снижение мощности в области низких частот (на 12,9%, р=0,05) . Такая динамика частотных составляющих ВРС свидетельствовала о повышении парасимпатического тонуса ВНС и как следствие, относительном снижении симпатической активности.
Таблица 1
Частотные показатели вариабельности сердечного ритма у больных 1-ой и 2-ой групп
|
Показатель |
Группа больных |
Период наблюдения |
p |
|
|
Исходно |
12-я неделя |
|||
|
TP, мс2/Гц |
1-я (n=32) |
1914,6±23,4 |
2510,5±34,8 |
0,01 |
|
2-я (n=32) |
2008,7±32,5 |
2207,4±38,4 |
0,01 |
|
|
VLF, % |
1-я (n=32) |
23,5±4,3 |
31,5±3,3 |
0,01 |
|
2-я (n=32) |
21,1±3,7 |
19,1±3,5 |
0,62 |
|
|
LF, % |
1-я (n=32) |
57,3±1,2 |
41,5±1,3 |
0,02 |
|
2-я (n=32) |
54,4±1,1 |
47,4±1,3 |
0,05 |
|
|
HF, % |
1-я (n=32) |
18,4±2,9 |
27,0±2,3 |
0,01 |
|
2-я (n=32) |
24,5±2,1 |
33,5±2,3 |
0,03 |
|
|
LF/HF |
1-я (n=32) |
3,1±0,1 |
1,5±0,0 |
0,02 |
|
2-я (n=32) |
3,1±0,1 |
1,6±0,2 |
0,02 |
|
Изучение отличия частотных показателей сердечного ритма у больных 2-й группы по сравнению с пациентами 1-й группы после лечения подтвердило, что ивабрадин снижает значимость вегетативных влияний на сердце, в основном вагуса, являясь его функциональным антагонистом. Так, у больных 2-й группы были снижены показатели общей мощности спектра (на 16,1%), VLF (на 39,4%) и НF (на 31,5%) по сравнению с пациентами 1-й группы (Рис.1).
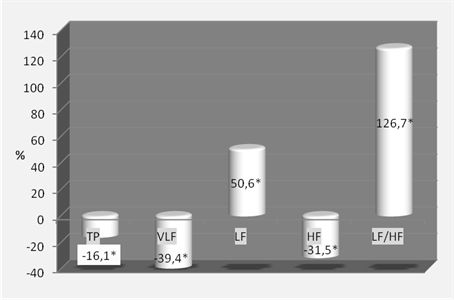
Рис.1.Отличие ( в %) частотных показателей сердечного ритма у больных 2-й группы по сравнению с пациентами 1-й группы после лечения.
* - достоверные отличия между группами при p<0,05
Результаты исследования показывают, что трехмесячный курс терапии, основанный на ивабрадине и бисопрололе у больных ишемической болезнью сердца приводил к повышению вариабельности сердечного ритма и усилению парасимпатических влияний на сердце, ограничению гиперсимпатикотонии. При этом, бисопролол ввиду блокирующего действия на адренорецепторы, развивал более выраженный эффект в отношении изменения вегетативной регуляции сердца. Прирост парасимпатичекой активности за счет ограничивающего влияния на симпатические эффекты в первой группе после лечения был более выраженным. Исходя из этого, следует отметить, что применение ивабрадина и бисопролола позитивно влияет на показатели спектрального анализа вариабельности сердечного ритма и прогноз ишемической болезни сердца.
Литература:
1. ВНОК. Диагностика и лечение стабильной стенокардии. Российские рекомендации (второй пересмотр). Кардиоваскулярная терапия и профилактика, 2008; приложение 4. С. 7-8.
2. Соколов С.Ф., Клиническое значение вариабельности сердечного ритма /С.Ф. Соколов, Т.А. Малкина// Сердце. 2002-№.2. –С. 72-75
3. Сметнев А.С., Вариабельность сердечного ритма сердца, желудочковые аритмии и риск внезапной смерти / А.С. Сметнев, О.И. Жаринов, В.Н. Чубучный // Кардиология . -1995. -№4.-С.47-52
4. Рябыкина Г.В. Анализ вариабельности сердечного ритма / Г.В. Рябыкина, А.В. Соболев // Кардиология. – 1996. – № 10. – С. 87–97.
5. Жемайтите Д.И. Взаимодействие симпатического и парасимпатического отделов вегетативной нервной системы в регуляции сердечного ритма / Д.И. Жемайтите, Г.А. Варонецкас // Кардиология. – 1988. – № 4. – С. 35–38.
6. Рагозин А.Н., Кононов Д.Ю., Карманов Ю.Т. Классический спектральный анализ, авторегрессионные модели. Анализ на плоскости комплексных частот в оценке структуры колебаний сердечного ритма // Сб. научн.тр. III Всероссийского Симпозиума с международным участием «Медленные колебательные процессы в организме человека, теоретические и прикладные аспекты нелинейной динамики, хаоса и фракталов в физиологии и медицине». Новокузнецк. -2001. -С.83-92.







