Сердечно-сосудистые заболевания являются основной причиной смерти во всем мире. По уровню смертности от ишемической болезни сердца (ИБС) наша страна занимает одно из лидирующих позиций. Ежегодно от сердечно-сосудистых заболеваний (ССЗ) в мире умирают около 17 млн. человек и в первую очередь — от осложнений ишемической болезни сердца (ИБС). Согласно данным отчета Росстата за 2019 год, всего за 2018 год зарегистрировано 161 300 случаев острого инфаркта миокарда, что превышает показатели 2017 года — 158 600 случаев. В процентном соотношении рост заболеваемости острым инфарктом миокарда составил 1,9 %, за период с 2010 г. по 2018 г. рост показателей по острому ИМ составил 3,73 %.
Одним из основных факторов, определяющих прогноз пациентов с острым коронарным синдромом (ОКС), является своевременное оказание медицинской помощи в первые часы заболевания, поскольку именно в этот период показатели летальности наиболее высокие. Именно правильно разработанная схема оказания помощи на догоспитальном этапе в ранние сроки при ОКС с последующей госпитализацией пациента в профильный стационар позволяет избежать сосудистой катастрофы.
Основная часть
ИБС-заболевание, обусловленное нарушением равновесия между коронарным кровотоком и метаболическими потребностями миокарда.
Термин “ОКС” используют для обозначения обострения ИБС. Этим термином объединяют такие клинические состояния, как инфаркт миокарда(ИМ) и нестабильная стенокардия. Эксперты Всероссийского научного общества кардиологов приняли следующее определение ОКС и нестабильной стенокардии (2001 г.): “ОКС — термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать ОИМ или нестабильную стенокардию. Включает в себя понятия ОИМ, инфаркт миокарда со стойким подъемом сегмента ST ЭКГ (ИМпST), инфаркт миокарда без подъема сегмента ST ЭКГ(ИМбпST ЭКГ), ИМ, диагностированный по изменениям ферментов, по другим биомаркерам, по поздним ЭКГ признакам, и нестабильную стенокардию”
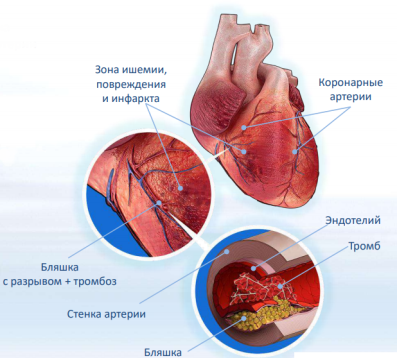
Непосредственной причиной развития ИМпST является окклюзия КА, как правило, тромботического происхождения, соответствующей области поражения миокарда. Поэтому основой лечения этих больных является восстановление коронарного кровотока — коронарная реперфузия. Разрушение тромба и восстановление перфузии миокарда приводят к ограничению размеров его повреждения и, в конечном итоге, к улучшению ближайшего и отдаленного прогноза. Поэтому все больные ИМпST должны быть безотлагательно обследованы для уточнения показаний и противопоказаний к восстановлению коронарного кровотока. На догоспитальном этапе оказания медицинской помощи при ИМпST методом коронарной реперфузии непосредственно является тромболитическая терапия(ТЛТ).
Основным показанием для назначения ТЛТ считается ОКС с подъемом сегмента ST в 2-х и более смежных отведениях или появление блокады левой ножки пучка Гиса в первые 6 часов от начала симптомов [3]
Противопоказания к тромболитической терапии
Абсолютные:
– Геморрагический инсульт или инсульт неизвестного происхождения любой давности
– Ишемический инсульт в предыдущие 6 мес.
– Травма или опухоли головного мозга, артериовенозная мальфармация
– Большая травма/операция/травма головы в течение предыдущего мес.
– Желудочно-кишечное кровотечение в течение предыдущего мес.
– Периодические кровотечения (исключая месячные)
– Диссекция аорты
– Пункции в течении суток (биопсия печени, люмбарная пункция)
Относительные:
– Транзиторная ишемическая атака в течение предыдущих 6 мес.
– Оральная антикоагулянтная терапия
– Беременность или 1 неделя после родов
– Резистентная гипертония (САД >180 мм рт.ст. и/или диастолическое АД>110 мм рт.ст.)
– Тяжелое заболевание печени
– Инфекционный эндокардит
– Обострение язвенной болезни
– Продолжительная или травматичная реанимация
Важным преимуществом ТЛТ является возможность искусственно расширить терапевтическое окно острого инфаркта миокарда за счёт догоспитального тромболизиса.
Известно, что эффективность ТЛТ снижается со временем в параболической зависимости: чем раньше удается провести лечение, тем больше шансов на спасение жизни пациента. В случае выбора тромболизиса в качестве стратегии реперфузии, максимально допустимое время задержки от постановки диагноза ИМпST до тромболизиса должно быть не более 10 мин. [1]
Повреждение миокарда в результате окклюзии КА развивается быстро, и уже через 4–6 ч от начала первых симптомов болезни большая часть ишемизированного миокарда некротизируется. Поэтому очень важно провести реперфузионную терапию как можно раньше. [2]
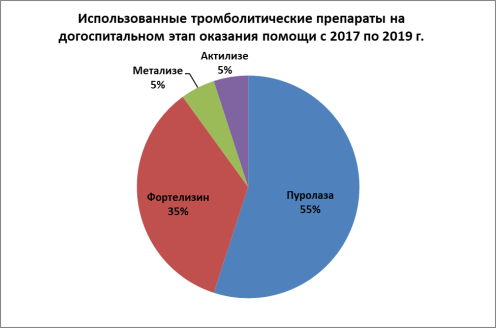
На примере исследования больных с ИМпST двух районов Чувашской Республики с численностью населения в 57 тысяч человек представлена статистика по распределению больных с ОИМ, получавших ТЛТ на догоспитальном этапе оказания скорой медицинской помощи, за 2 года. При анализе карт вызовов скорой медицинской помощи на одной из подстанций скорой медицинской помощи Чувашии выявлены следующие данные:
За период 2017–2019 года диагноз ИМпST был выставлен 28 больным.
72 % из которых была успешна проведена ТЛТ c последующей госпитализацией в специализированное учреждение.
Пациенты должны быть транспортированы в ЧКВ (чрескожное коронарное вмешательство)-центр как можно быстрее после начала тромболизиса. Спасительное ЧКВ показано пациентам, у которых тромболизис был неэффективен (снижение сегмента ST менее чем на 50 % от исходного уровня через 60–90 мин после начала тромболизиса) или имеются нарушения гемодинамики, электрической нестабильности сердца, усугубление ишемии, и персистирующие ангинозные боли, в то время как рутинное ЧКВ показано пациентам с ИМпST после успешного тромболизиса в течение 2–24 ч. [1]
Заключение
Оказание помощи больному с ОКС представляет собой единый процесс. В настоящее время наиболее эффективными, патогенетически обоснованными методом лечения острого коронарного синдрома с подъемом сегмента ST на догоспитальном этапе оказания медицинской помощи является тромболитическая терапия. Именно ранний догоспитальный тромболизис позволяет восстановить кровоток в инфаркт-зависимой артерии, прервать («абортировать») развитие некроза в миокарде, снизить риск развития фатальных осложнений (фибрилляция желудочков, кардиогенный шок, острая застойная сердечная недостаточность) на догоспитальном этапе оказания помощи.
Литература:
- Российский кардиологический журнал 2018; 23 (5): 103–158
- Оганов Р. Г.. Всероссийское научное общество кардиологов Национальные клинические рекомендации.Москва 2009
- Джанашия, П. Х. Неотложная кардиология. Руководство для врачей / П. Х. Джанашия. — Москва: БИНОМ, 2016 г.с 206







