С читается, что ощелачивание раствора местного анестетика приводит к снижению болевых ощущений во время манипуляции, ускорению начала нервной блокады и увеличению ее продолжительности. Мы исследовали эффективность метода посредством сравнительного анализа показателей состояния пациентов на разных этапах между двумя группами., в одной из которых использовался классический раствор лидокаина гидрохлорида, в другой — ощелаченный.
Ключевые слова: ощелачивание, бикарбонат натрия, уменьшение боли, адъюванты
Актуальность. Раствор лидокаина гидрохлорида является одним из наиболее часто используемых средств для проведения местной анестезии. В сочетании с адреналином, обладающим вазоконстрикторным действием, данный препарат фармакологически расценивается как “кислый” (pH=3,5–5,5), что вызывает чувство жжения при его введении и относительно медленное развитие эффекта, вдобавок усугубляющее болевые ощущения. Боль во время инъекции местного анестетика может сделать опыт пациента негативным. Более того, нередко самой болезненной частью процедуры является непосредственно процесс введения препарата [1].
В ряде исследований было показано, что ощелачивание лидокаина бикарбонатом натрия приводит к уменьшению болевых ощущений [1, 2, 3, 4] и к ускорению наступления блока [5]. Также имеется опыт применения данного метода на инфицированных тканях [6], свидетельствующий об эффективности повышения болевого порога. Тем не менее, существуют исследования, которые сообщают и о противоречивых результатах, как отсутствие влияния на болевые ощущения [7], либо же отсутствие влияния и на болевые ощущения, и на скорость развития блока [8].
Фармакологические свойства местного анестетика зависят от соотношения его заряженной и незаряженной форм. Чем выше у раствора pH, тем сильнее у него преобладают фракции неионизированных молекул. Повышение рН увеличивает фракцию лекарственного средства в неионизированной форме, повышая долю вводимой дозы, способной проникать в нейроны. Это ускоряет начало анестезии и уменьшает передачу боли [5]. Также молекулы в заряженной форме вызывают ощущение жжения при инфильтрации в более нейтральные ткани из-за раздражения последних. Причина — активация ноцицепторов — чувствительных к кислоте ионных каналов ASIC [1].
Таким образом, суть метода заключается в повышении pH местного анестетика с целью его уравнивания с pH тканей тела. pН самого раствора лидокаина гидрохлорида равен приблизительно 6 [1], а с добавленным адреналином, роль которого — химическая стабильность раствора при хранении [9], снижение пиковых уровней анестетика в крови и, соответственно, его потенциальной токсичности для организма и препятствие вазодилатации [1], — снижается до 3,5–5,5 в зависимости от объема разведения [9]. Введение такого раствора является весьма нефизиологичным по сравнению с рН тканей тела человека — 7,35–7,45 [1]. Добавление гидрокарбоната натрия способствует решению данной проблемы.
Ощелачивание раствора местного анестетика бикарбонатом натрия — уже известный метод, однако подвергающийся и негативной оценке, что свидетельствует о его недостаточной изученности.
Цель: определить эффективность ощелачивания 1,5 % раствора лидокаина (в разведении с адреналином в соотношении 1:200000) 8,4 % раствором гидрохлорида натрия при проведении проводниковой анестезии.
Задачи:
- Провести отбор пациентов и выполнить у них проводниковую анестезию, распределив на две группы: контрольную и экспериментальную. В первой группе использовать в качестве раствора местного анестетика лидокаина гидрохлорид с адреналином, во второй — тот же раствор, ощелаченный гидрокарбонатом натрия;
- В обеих группах зафиксировать такие показатели, как время до появления субъективных ощущений, время до развития полного блока, оценка болевых ощущений, АДs, АДd и ЧСС на всех этапах: во время проведения манипуляции, во время разреза и интраоперационно;
- Произвести статистический анализ полученных результатов и выявить значимые различия (p<0,05) между группами, свидетельствующие об эффективности данного метода.
Материал и методы исследования. На базе УЗ «6-я городская клиническая больница» нами было выполнено проспективное исследование с участием 38 пациентов, которым выполнялись травматологические операции в условиях регионарной анестезии. Все пациенты были случайным образом распределены на две группы: группу контроля (I) и экспериментальную (II), вне зависимости от возраста, пола, ИМТ и предстоящей операции. При этом критериями включения являлись: согласие пациента, отсутствие сопутствующих заболеваний, отсутствие поражений периферической нервной системы, отсутствие противопоказаний для применения местных анестетиков и для проведения хирургической операции. К характерным особенностям пациентов I группы (N=14) относятся возраст (Me±σ) 38,5±15,2 лет и ИМТ (Me±σ) 23,5±2,48; II группы (N=24) — возраст (Me±σ) 43,5±13,7 лет и ИМТ (Me±σ) 23,75±3,22. С целью премедикации у всех пациентов использовались: атропин 1 мг и диазепам 10 мг.
В процессе исследования было выделено три этапа: I — выполнение анестезии, II — начало оперативного вмешательства (разрез кожи), III — интраоперационный. На каждом из этапов фиксировались такие показатели, как оценка болевых ощущений по 100 балльной шкале ВАШ, систолическое (АДs) и диастолическое (АДd) артериальное давление, ЧСС. При проведении I этапа также оценивалось время до появления субъективных ощущений и время до развития полного блока.
Перед непосредственным проведением анестезии были приготовлены растворы местного анестетика для обеих групп. У пациентов I-й группы использовался 1,5 % раствор лидокаина гидрохлорида с адреналином в соотношении 1:200000, для II-й — тот же раствор, ощелаченный добавлением 6 мл 8,4 % бикарбоната натрия из расчета на 30 мл.
Анестезия выполнялась под ультразвуковой визуализацией с использованием нейростимулятора. В зависимости от вида оперативного вмешательства, анестезия включала в себя блокаду плечевого сплетения подмышечным доступом при операциях на верхней конечности или же блокаду седалищного нерва или блокаду «3 в 1» (бедренного, латерального кожного и запирательного нервов) — на нижней. В первом случае объем раствора вводимого анестетика был равен (Me±σ) 23,5±2 мл, во втором случае — (Me±σ) 28±1,5 мл.
Все пациенты получили дормикум внутривенно в дозе, обеспечивающей седацию с сохранением сознания.
Статистическая обработка данных проводилась с применением непараметрических методов в ППП Statistica 12.0, оценка проводилась на основании непараметрического критерия U — Manney-Whitney. Различия признавались статистически значимыми при р<0,05.
Результаты исследования и их обсуждение. Ощелачивание раствора местного анестетика бикарбонатом натрия привело к более быстрому появлению субъективных ощущений и более быстрому развитию полного блока по сравнению с классическим раствором. Время до появления субъективных ощущений равнялось (Me [CD]) 3,68 [3,2; 4,0] минуты в I группе и 2,0 [1,5; 2,75] минуты — во II (U=17,5; p=0,0000). Полный блок развился у пациентов I группы через (Me [CD]) 6,63 [5,4; 7,0] минут, II — 4,4 [3,8; 5,1] минут (U=9; p=0,0000) (диаграмма) (рис. 1).
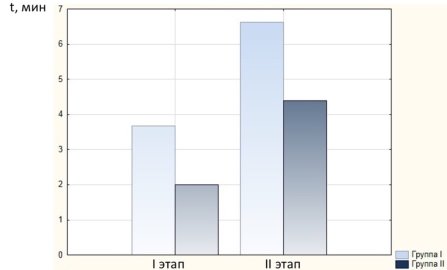
Рис. 1. Временные характеристики пациентов I и II групп на I и II этапах исследования
Болевые ощущения при введении анестетика расценивались пациентами I группы в (Me [CD]) 63,29 [59; 67], II — 38,08 [28,5; 47,5] баллов по ВАШ(U=29;p=0,0000), при разрезе — 9,36 [7; 12] и 6,08 [3;7] баллов по ВАШ соответственно (U=83,5;p=0,01). Интраоперационно болевые ощущения оценивались пациентами I группы в 4,53 [3;6], II — 1,82 [1; 2,5] баллов по ВАШ (U=42,5; p=0,00015).
Диаграмма (рис. 2) наглядно демонстрирует, что у пациентов II группы болевые ощущения были менее выражены.
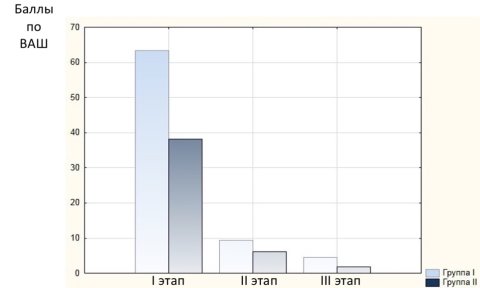
Рис. 2. Выраженность болевых ощущений у пациентов обеих групп
Показатели АДs на I этапе у пациентов I группы равнялись (Me [CD]) 150 [140; 164] мм. рт. ст, II — 136 [130; 140] мм. рт. ст (U=54; p=0,0006), на II этапе — 143 [133; 152] мм рт. ст и 129 [124;130] мм рт. ст. соотвественно (U=46; p=0,0002). Интраоперационно показатели АДs у пациентов I группы — 135 [121;151] мм рт. ст, II — 125 [120; 128] мм рт. ст (U=108; p=0,069).
Статистически значимое различие по уровню АДs наблюдалось между I и II этапами исследования.
Показатели АДd при введении анестетика у пациентов I группы соответствовали (Me [CD]) 91 [84; 98] мм рт. ст., II группы– 86 [82; 89] мм. рт. ст(U=110;p=0,079), при разрезе кожи — 86 [81; 92] мм. рт. ст. у пациентов I группы и 80 [75;83] мм рт. ст у пациентов II группы (U=86;p=0,01), интраоперационно у пациентов I группы 81 [73;87] и 77 [74; 80] мм рт. ст. у II (U=131; p=0,269) (таблица 4).
Статистически значимое различие по уровню АДd между группами наблюдалось только на II этапе.
ЧСС при введении анестетика у пациентов I группы (Me [CD]) 81 [75; 87], II — 81 [78; 86] уд/мин (U=156;p=0,716), при разрезе — 79 [73; 87] уд/мин у I группы и 71 [65;77] уд/мин у II (U=85;p=0,1), интраоперационно 72 [65;78] уд/мин у I группы и в 70 [64;74] уд/мин у II (U=139; p=0,38).
Статистической значимой разницы между группами по уровню ЧСС не было обнаружено.
Результаты нашего исследования доказывают, что ощелачивание раствора местного анестетика 8,4 % раствором соды позволяет ускорить время наступления полного сенсорного блока, приводит к уменьшению болевых ощущений на всех этапах вмешательства, а также способствует стабилизации систолического артериального давления. Таким образом, можно судить об эффективности данного метода и возможности повышения качества анестезиологического обеспечения.
Выводы:
- Ощелачивание раствора местного анестетика 8,4 % раствором соды ускоряет время наступления сенсорного блока;
- Приводит к уменьшению болевых ощущений при выполнении анестезии и операции;
- Может способствовать стабилизации систолического артериального давления;
- Способствует повышению качества анестезиологического обеспечения;
- Целесообразно продолжить исследование, приостановленное по эпидемиологической ситуации.
Литература:
- Bunke J. и др. 5 // Journal of Plastic, Reconstructive&AestheticSurgery. 2018. Т. 71. № 8. С. 1216–1230.
- Skarsvåg T. I. и др. 7 // Journal of PlasticSurgery and HandSurgery. 2015. Т. 49. № 5. С. 265–267.
- Vasan A. и др. 12 // Journal of the American College of Radiology. 2017. Т. 14. № 9. С. 1194–1201.
- Finsen V. 14 // Tidsskrift for Den norske legeforening. 2017.
- Best C. A. и др. 3 // Plast Surg (Oakv). 2015. Т. 23. № 2. С. 87–90.
- Arora G., Degala S., Dasukil S. 9 // British Journal of Oral and MaxillofacialSurgery. 2019. Т. 57. № 9. С. 857–860.
- Kizer N. T. и др. 1 // Journal of LowerGenitalTractDisease. 2014. Т. 18. № 1. С. 8–12.
- Spivakovsky S. 4 // Evid Based Dent. 2018. Т. 19. № 3. С. 92–92.
- Isedeh P. и др. 11 // J Am Acad Dermatol. 2016. Т. 75. № 2. С. 454–455.







