Хирургическое лечение рака околоушной слюнной железы и возникновение неврологического дефицита после оперативного вмешательства, остается одной из важных проблем при лечении злокачественных новообразований околоушной слюнной железы. В данном исследовании было сформировано II группы пациентов в зависимости от объема оперативного вмешательства, были выявлены недостатки и преимущества каждого оперативного вмешательства.
Ключевые слова: рак околоушной слюнной железы, неврологический дефицит, паротидэктомия
Вступление.
Рак околоушных слюнных желез, является редким заболеванием, но в связи с неблагоприятной эпидемиологической обстановкой, наблюдается увеличение числа заболеваний данной патологии и тенденция к омоложению злокачественных новообразований слюнных желез. [1] Так как на ранних стадиях пациентов не беспокоят клинические проявления заболевания, часто пациенты обращаются с запущенными формами заболевания. Из-за этого увеличивается число пациентов с регионарным и отдаленным метастазированием рака околоушных слюнных желез. Злокачественные новообразования околоушных слюнных желез, характеризуется агрессивным течением, высокой частотой прогрессирования, после проведенного лечения.Основной метод лечения — радикальное хирургическое вмешательство, сложность, при проведении которого, заключается в особенности топографо-анатомической области околоушных слюнных желез. [2]В связи с тем, что опухоль располагается в мягких тканях лица, в близи расположения лицевого нерва, клиника часто сопровождается парезом лицевого нерва и серьезным косметическим дефектом. [3] Эти данные предполагают необходимость изучения данной проблемы и определения оптимального метода лечения для улучшения качества жизни и выживаемости пациентов.
Цель исследования
Изучение причин прогрессирования рака околоушной слюнной железы и возможных осложнений в зависимости от объема оперативного вмешательства.
Материалы и методы
Исследование проводилось на базе ГБУЗ НСО «ГКБ № 1» отделение опухолей головы и шеи. Были включены 15 пациентов мужского и женского пола в возрасте от 22 до 73 лет. Критерии включения, подтвержденный гистологическим методом рак околоушной слюнной железы, отсутвие ранее лечения по поводу рака околоушной слюнной железы. Критерии исключения неоперабельные формы рака околоушной слюнной железы.
Пациенты были разделены на две группы, в зависимости от объема оперативного вмешательства. I группа пациентов — проведена радикальная паротидэктомия с сохранением ветвей лицевого нерва (N-8). II группа пациентов — проведена радикальная паротидэктомия с полной или частичной резекцией ствола или ветвей лицевого нерва.
Результаты и обсуждение:
В послеоперационном периоде в I группе пациентов, проводилась оценка наличия/отсутствия осложнений (рис. 1).
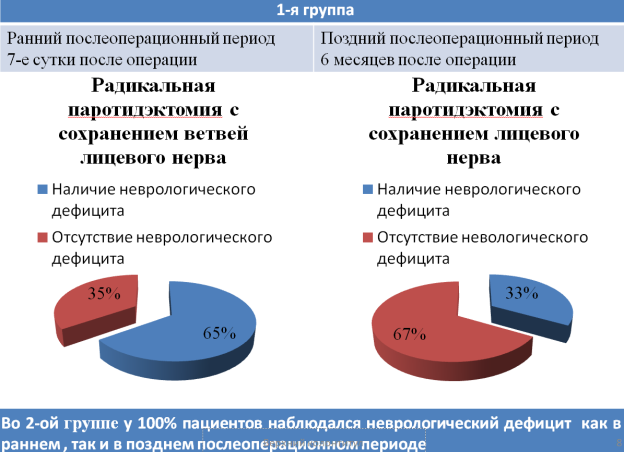
Рис. 1. Оценка осложнений в послеоперационном периоде
Осложнение в виде неврологического дефицита у I группы в раннем послеоперационном периоде, были зафиксированы у 65 % пациентов, из них 67 % через 6 месяцев не имели неврологического дефицита.Во II группе у 100 % пациентов наблюдался неврологический дефицит, как в раннем, так и в позднем послеоперационном периоде. При оценке прогрессирования онкологического процесса у I-ой группы пациентов, рецидив в послеоперационном периоде наблюдался в 61 % случаев. У II группы пациентов, рецидив возникал в 14 % случаев (рис. 2).

Рис. 2. Оценка прогрессирования онкологического процесса в послеоперационном периоде
Заключение:
В ходе исследования, мы пришли к выводу, что частота возникновения рецидива в послеоперационном периоде возрастает у пациентов при проведении радикальной паротидэктомии с сохранением ветвей лицевого нерва по сравнению с пациентами, которым была проведена радикальная паротидэктомия с резекцией ветвей лицевого нерва.
При этом осложнение в виде неврологического дефицита при проведении радикальной паротидэктомии с сохранением ветвей лицевого нерва возникает в 67 % случаев и подвергается функциональному восстановлению в 65 % случаев.
Литература:
- Del Signore AG, Megwalu UC. The rising incidence of major salivary gland cancer in the United States. Ear Nose Throat J. 2017 Mar;96(3)
- Альманахклиническоймедицины. 2017 Июнь; 45(4):309–313.
- Guntinas-Lichius O, Silver CE, Thielker J, Bernal-Sprekelsen M, Bradford CR, De Bree R, Kowalski LP, Olsen KD, Quer M, Rinaldo A, Rodrigo JR, Sanabria A, Shaha AR, Takes RP, Vander Poorten V, Zbären P, Ferlito A. Management of the facial nerve in parotid cancer: preservation or resection and reconstruction. Eur Arch Otorhinolaryngol. 2018 Nov;275(11):2615–2626.







