Общее состояние проблемы болезней органов дыхания и сахарного диабета 1 типа в странах СНГ и Узбекистана характеризуется тем, что оно соответствует мировым тенденциям, и медико-социальная ситуация по этим широко распространенным хроническим заболеваниям ухудшается, особенно при старении населения. Изменения в окружающей среде во всем мире привели к увеличению частоты интерстициального легочного фиброза при диабете 1 типа. Интерстициальное заболевание легких у больных сахарным диабетом усугубляет течение заболевания, ухудшает прогноз и нередко приводит к летальному исходу. Это обуславливает необходимость более глубокого изучения патогенеза, выявления факторов риска развития сахарного диабета, разработки критериев ранней диагностики, совершенствования методов лечения и профилактики развития.
Ключевые слова: интерстициальный фиброз, сахарный диабет, хроническая обструктивная болезнь легких, ХОБЛ, фиброз легких.
The general situation of the problem of respiratory diseases and type 1 diabetes in the CIS (Commonwealth of Independent States) countries and Uzbekistan is characterized by the fact that it corresponds to world trends and the medical and social situation of these widespread chronic diseases is growing, especially in the aging of the population. Changes in the environment worldwide have led to an increased incidence of interstitial pulmonary fibrosis in type 1 diabetes. Interstitial lung disease in people with diabetes aggravates the disease, worsens the prognosis and often leads to death. This necessitates a deeper study of the pathogenesis, identification of risk factors for the development of diabetes, development of early diagnostic criteria, improvement of treatment methods, and prevention of development.
Keywords: interstitial fibrosis, diabetes mellitus, сhronic obstructive pulmonary disease, ChOPD, pulmonary fibrosis.
Впоследнее время патология не инфекционных верхних дыхательных путей интерстициального фиброз легких становится одним из наиболее часто свезутся заболевание эндокринных система сахарный диабет 1-типа (СД 1 типа) относится к числу хронических заболеваний, имеет постоянную тенденцию к росту заболеваемости, характеризуется высоким риском ранней инвалидизации и сокращения продолжительности жизни, связанным с развитием сосудистых осложнений и утратой функциональной активности важных для жизнеобеспечения органов и систем. Дебют в детском и молодом взрослом возрасте, типичный для данного типа диабета, значительно омолаживает возраст наступления данной группы осложнений. Единственным надежным способом предотвращения нежелательных событий является адекватный метаболический контроль заболевания, заключающийся в поддержании максимально близкого к физиологическому уровня гликемии [1].
Следует отметить, что негативное влияние гипергликемии на соматическое здоровье, развитие и сосудистые риски установлено не только при СД 1 типа, но и при всех типах диабета, включая гестационный [2].
Критерии компенсации СД 1 типа неоднократно пересматривались с тенденцией к приближению рекомендуемого уровня гликемии к физиологическим значениям. В соответствии с рекомендациями Международного общества диабета у детей и подростков (International Society for Pediatric and Adolescent Diabetes, или ISPAD) последнего пересмотра (2018 г.), а также отечественными Клиническими рекомендациями по СД 1 типа у детей (2019 г.), целью гликемического контроля при СД 1 типа является уровень гликированного гемоглобина HbA1c ниже 7 % [3,4].
Однако, как было отмечено в резолюции научно-консультативного совета по применению технологии непрерывного мониторинга глюкозы с периодическим сканированием, «в настоящий момент подходы к управлению СД должны включать не только контроль гликемии, но и минимизацию рисков развития гипогликемии, а также уменьшение вариабельности глюкозы» [5].
Хорошо известно, что лечение СД-1 типа многокомпонентно, включает не только заместительную инсулинотерапию, но и регламентацию питания, физических нагрузок, формирование определенного образа жизни пациента с хроническим заболеванием
Общее состояние проблемы заболеваний органов дыхания и сахарного диабета сахарный диабет 1-типа в странах СНГ и Узбекистана совпадают с мировыми тенденциями и характеризуется возрастающим медико-социальным временем этих распространенных, особенно среди стареющего населения хронических заболеваний. Изменения экологии на земном шаре привели к увеличению частоты интерстициальных поражений легких сахарный диабет 1-типа.
В последние годы установлено увеличение числа интерстициального поражения легких осложненной при наличии сахарного диабета. Интерстициального поражения легких при наличии сахарного диабета нарушения отягощают течение, ухудшают прогноз и часто становятся причиной летальных исходов. Это диктует необходимость более углубленного изучения патогенеза, определения факторов риска развития наличии сахарного диабета, разработки ранних диагностических критериев, совершенствования методов лечения и профилактики его развития
Цель работы: морфологическая оценка развития интерстициального фиброза легких у крыс с аллоксановым диабетом.
Материал и методы. Исследования проведены у 30 крыс аллоксановым диабетом, который воспроизводили подкожным 3-кратным введение аллоксана в дозе 170 мг/кг. Контрольную группу составили 6 интактных крыс. На 60-е сутки опыта крыс декапитировали под легким эфирным наркозом. Образцы ткани легких и поджелудочной железы фиксировали в 10 % нейтральном формалине, декальцинировали по началу в растворе EDТA, затем в азотной кислоте. Далее по рутинной методике проводка осуществлялась на автомате карусельного типа STP 120, фирмы Thermo Fisher Scientific (TFS, США) и были залиты в парафин. Полученные на ротационном микротоме НМ 325 (TFS, США) срезы толщиной 5–6 мкм окрашивали гематоксилином-эозином и по методу Массон с последующим гистологическим исследованием на прямом микроскопе Axio Lab.A1 фирмы Carl Zeiss (Германия).
Результаты. Морфологические исследования поджелудочной железы интактных крыс показали однотипное окрашивание с сохранностью дольчатого строения, ацинусы, островки Лангерганса, выводящие протоки и артерии поджелудочной железы имели типичное строение.
В то же время морфологические исследования поджелудочной железы крыс с аллоксановым диабетом показали ячеистое строение ткани, сформированное рыхло лежащими тканевыми трабекулами. Тканевые трабекулы были с признаками дегенеративных изменений в виде очагового ацинозии. Отмечена активация ацинусов и выраженная кровенаполненность кровеносных сосудов, признаки дегенеративных изменений, между ними выявлялись элементы мезенхимальной ткани. Поджелудочная железа в большинстве случаев состояла из плотный ткани, прослеживались редкие зоны фиброза [Рис. 1].
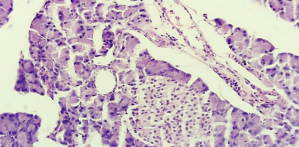
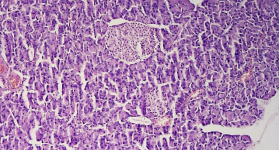
Рис. 1. Поджелудочная железа с сохранностью дольчатого строения
У интактных крыс легочные ацинусы были без изменений, состояли из однослойного кубического уплощенного эпителия. Кровеносные сосуды в них выглядели без изменений, стенка их имели нормальное строение без признаков гиперемии.
У крыс с аллоксановым диабетом в стенках легочных ацинусов выявлялись признаки фиброзных отложений, значительное сужение их просветом. Легочные кровеносные сосуды с выраженным утолщением стенки и гиперемией. Вокруг сосудов отмечаются лимфоцитарные инфильтраты [Рис 2].
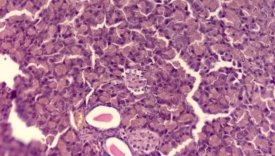
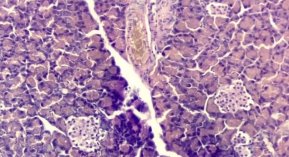
Рис. 2. Уменьшенные в размерах панкреатические островки
В условиях гипергликемии, вызванного аллоксановым диабетом, в паренхиме легких выявлялись многочисленные очаговые лимфоцитарные скопления и формирование лимфоидных фолликул.
Вывод: у крыс с длительным аллоксановым диабетом отмечены значительные дегенеративные изменения и признаки очаговой ацинозии, что привело к нарушению эндокринной функции поджелудочной железы. В легочной ткани экспериментальных животных выявляются признаки фиброзирования и лимфоцитарной инфильтрации.
Литература:
- Mayer-Davis E. J., Kahkoska A. R., Jefferies C., Dabelea D., Balde N., Gong X. C., Aschner P., Craig M. E. ISPAD Clinical Practice Consensus Guidelines 2018: Definition, epidemiology, and classification of diabetes in children and adolescents//Pediatric Diabetes. 2018; 19 (Suppl. 27): 7–20. DOI: 10.1111/pedi.12773.
- Никитина И. Л., Конопля И. С., Полянская А. А., Лискина А. С., Попова П. В. Характеристика физического и психомоторного развития детей, рожденных от матерей с гестационным сахарным диабетом // Медицинский Совет. 2017; 9: 14–20. DOI: 10.21518/2079–701X-2017–9–14–20. [Nikitina I. L., Konoplya I. S., Polyanskaya A. A., Liskina A. S., Popova P. V. Characteristics of the physical and psychomotor development of children born to mothers with gestational diabetes mellitus // Meditsinskiy Sovet. 2017; 9: 14–20. DOI: 10.21518/2079–701X-2017–9–14–20].
- DiMeglio D. A., Acerini C. L., Codner E., Craig M. E., Hofer S. E., Pillay K., Maahs D. M. ISPAD Clinical Practice Consensus Guidelines 2018: Glycemic control targets and glucose monitoring for children, adolescents, and young adults with diabetes // Pediatric Diabetes. 2018; 19 (Suppl. 27): 105–114. DOI: 10.1111/pedi.12737.
- Сахарный диабет у детей. Клинические рекомендации, 2019. 91 с. [Diabetes mellitus in children. Clinical practice guidelines, 2019. P. 91].
- Петеркова В. А., Аметов А. С., Майоров А. Ю., Галстян Г. Р., Лаптев Д. Н., Черникова Н. А. Резолюции научно-консультативного совета «Применение технологии непрерывного мониторинга глюкозы с периодическим сканированием в достижении гликемического контроля» // Сахарный диабет. 2021; 24 (2): 185–192. DOI: 10.14341/DM12753. [Peterkova V. A., Ametov A. S., Mayorov A. Yu., Galstyan G. R., Laptev D. N., Chernikova N. A. Resolutions of the Scientific Advisory Board «Application of Continuous Glucose Monitoring with Intermittent Scanning Technology to Achieve Glycemic Control» // Sakharnyy diabet. 2021; 24 (2): 185–192. DOI: 10.14341/DM12753].







