Введение
Сакроилеит является наиболее характерным признаком серонегативного спондилоартрита. Боль в нижней части спины является наиболее частой причиной ограничения физической активности лиц трудоспособного возраст [2–4]. Около 70 % пациентов сакроилеитом через 10–15 лет теряют трудоспособность и имеют значительное снижение качества жизни [1,2].
Рентгенологически диагностировать начало сакроилеита является в большинстве случаев невозможным из-за отсутствия костных изменений в этой стадии заболевания. Если при диагностике основываться лишь на данных рентгенографии, то задержка с диагнозом может достигать нескольких лет. Компьютерная томография (КТ) в сравнении с обычной рентгенографией лучше оценивает структурные изменения вкрестцово-подвздошном суставе (КПС) при сакроилеите. Несмотря на это, различить острого процесс от хронического по данным КТ не всегда является возможным [3,5]. Магнитно резонансная томография (МРТ) эффективно используется как первичный метод оценки изменений в хряще периферических суставов. По данным нескольких авторов [6,7,8].метод способен выявлять сакроилеит за счет отека костного мозга и контрастного усиления суставной поверхности. Основная цель нашего исследования была сравнение эффективности КТ и МРТ в определении сакроилеита, особенно его ранних признаков.
Материалы и методы:
Исследовано 40 больных с сакроилеитом. Из них у 25 двухсторонний, у 15 односторонний. Всего 65 суставов с сакроилеитом, 15 здоровых суставов. Клиническое обследование всех пациентов основывалась на принятых критериях диагностики Европейской группой исследования спондилоартропатии: начало заболевания ранее 45 лет, постепенное начало, улучшение после физических упражнений, утренняя скованность, течение болезни более 3 месяцев. Всем больным проведена КТ и МРТ. КТ КПС была проведена всем пациентам в лежащем положении с краниальным наклоном гентри 19–20 градусов для получения корональных изображений хрящевых и связочных частей КПС. КТ проведена на устройстве SIEMENS SOMATOM толщиной срезов 5 мм с 130 kv/320 mAS. На КТ оценивались: эрозии (деструкции суставных поверхностей), склероз кости (повышения плотности), изменения суставной щели.
Оценка сакроилиита при КТ проведена по классификации Kellgren: 1- суставная щель считалась расширенной, если ее ширина составляла 5 мм или более, и суженной, если ее ширина была менее 2 мм; 2 — субхондральный остеосклероз учитывался в качестве признака сакроилиита в том случае, если его ширина со стороны подвздошной кости превышала 5 мм, а со стороны крестца — 3 мм; 3 — единичным эрозиям и ограниченному по протяженности субхондральному остеосклерозу придавалось значение только в том случае, если они выявлялись не менее чем на двух последовательных срезах.
МРТ была проведена на аппарате Siemens Magnetom Open напряженностью магнитного поля 0,2 Т в режимах Т1, Т2, STIR. Толщина срезов была 3 мм во всех режимах с 1 мм расстояниями между срезами. Режимы были в корональном срезе с наклоном параллельно к оси КПС. На МРТ изображениях хрящевая часть сустава была видна на 5 последовательных коронарных срезах. Были получены от 7 до 11 срезов в передне-заднем направлении. Оценивалась связочная и хрящевая часть КПС в последовательных срезах. На МРТ оценивали следующие изменения: остеосклероз (низкая интенсивность во всех режимах без контраста), эрозии, скопление жира в костном мозге (высокий сигнал интенсивности в режиме Т1), изменение суставной щели, отек костного мозга (высокий сигнал интенсивности в STIR и Т2 режимах).
Результаты исследования:
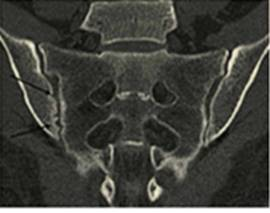
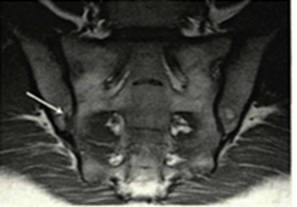
Из 65 суставов с сакроилеитом на КТ изменения выявлены в 50 (77 %) случаях, на МРТ в 62 (96 %) случаях. Сакроилеит на КТ проявлялся: эрозиями, склерозом суставных поверхностей, расширением и сужением суставной щели. На МРТ наряду с выше перечисленными отмечали жидкость и отек костного мозга. Эрозии замыкательных костных пластинок при КТ выглядели как локальные краевые дефекты кортикальной кости, на МРТ — в виде участков утраты сигнала от костного мозга в режиме Т1, сочетающихся с дефектом расположенной рядом кортикальной кости. На КТ эрозивные изменения были выявлены в 22 (43 %) суставах, на МРТ в 19 (30,6 %) суставах (рис. 1А и Б).
|
|
|
|
Рис. 1-А. Компьютернаятомограмма КПС в коронарной проекции. Больной Я.,37 лет, субхондральных отделах тела правой подвздошной кости на уровне нижних отделов сустава определяются локальные деффекты кортикального слоя. |
Рис. 1-Б. МР-томограмма КПС в коронарной проекции, режим Т1. Больной Л., 31 лет, в субхондральных отделах тела правой подвздошной кости отмечается локальный участок утраты сигнала от костного мозга- эрозия(стрелка). |
По данным КТ субхондральный склероз представлял собой зону с четкими или нечеткими контурами повышенной плотности различных размеров, расположенную вблизи замыкательной пластинки подвздошной кости и/или боковой массы крестца. По данным MPT субхондральный склероз выглядел в виде зоны с четкими или нечеткими контурами пониженной интенсивности сигнала во всех режимах, также расположенной вблизи замыкательных костных пластинок (рис. 2А и Б).
Склеротические изменения на КТ были выявлены 28 (58 %) суставах, на МРТ в 25 (40,3 %) суставах.
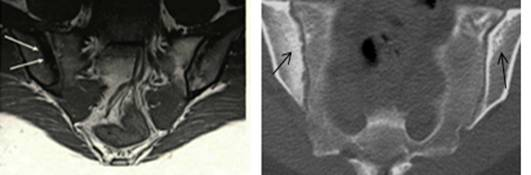
Рис.2-А Рис. 2-Б
Суставная щель считалась расширенной, если ее ширина составляла 5 мм или более, и суженной, если ее ширина была менее 2 мм. Расширение суставной щели на КТ было выявлено в 25 (50 %) суставах, на МРТ в 23 (37,6 %) суставах. Сужение суставной щели на КТ было выявлено в 20 (41 %) суставах, на МРТ в 17 (27,5 %) суставах. Анкилоз представлял собой отсутствие визуализации суставной щели на всем протяжении (полный анкилоз) или на ограниченном участке (частичный анкилоз). Частичный анкилоз выглядел на рентгенограммах и компьютерных томограммах в виде костного мостика между сочленяющимися поверхностями, а на MP-томограммах достоверно не определялся. Полный анкилоз характеризовался отсутствием визуализации суставной щели на всем протяжении полости сустава вследствие сращения суставных поверхностей.
В 4 (8 %) суставах были выявлены признаки полного анкилоза на КТ, в 3 (4,1 %) суставах на МРТ.
Признаки отека костного мозга были выявлены только на МРТ в 9 (14 %) суставах, скопление жидкости в 1 (1,61 %) суставах. Изменение сигнала субхондрального костного мозга было выявлено в режиме STIR. Оценка МРТ режимов особенно режима STIR является ценным для определения острого воспаления.
Обсуждение
КТ выявляет эрозии и склеротические изменения расширение или сужение суставной щели лучше чем МРТ, в связи высоким разрешением в определении костных изменений в суставе [1,9]. Эрозии проявляются в виде костных деффектов являются результатом воспалительных поражений краевых отделов кости.Склеротические изменения связаны с уплотнением суставных поверхностей в ответ на воспалительный процесс. Субхондральный склероз при сакроилеите является вторичным изменением кости и возникает больше со стороны подвздошной кости.
МРТ дает возможность различить две части КПС на основании дифференциации жировой ткани в связочной части и хряща.
МРТ кроме эрозий, склероза, изменений суставной щели достоверно выявляет отек субхондрального костного мозга и жидкости в суставе что позволяет отличать острые измненения от хронических.
Выводы:
1. МРТ позволяет выявлять ранние воспалительные изменения, в виде отека костного мозга, которые не визуализируется с помощью КТ.
2. КТ лучше оценивает поздние признаки сакроилеита.
Литература:
1. Braun J, Sieper J, Bollow M.// Imaging of sacroiliitis. Clin Rheum, 2000; 19: 51–57.
2. Braun J, Bollow M, Remlinger G, et al. Prevalence of spondyloarthropathies in HLA- B27 positive andnegative blood donors.// ArthritisRheum, 2002; 41: 58–67.
3. Bigot J, Loeuille D, Chary Valckenaere I, Pourel J, Cao MM, Blum A. Determination des meilleruscriteresdiagnostiques des sacro-iliites en IRM.// J Radiol, 2003; 80: 1649–1657.
4. Bollow M, Braun J, Hamm B, et al. Early sacroiliitis in patients with spondyloarthropathy: Evaluation with dynamic gadolinium-enhanced MR imaging.// Radiology, 2000; 194: 529–536.
5. Dougados M, van der Linden S, Juhlin R, et. al. The European Spondyloarthropath Study Group preliminary criteria for the classification of spondyloarthropathy.// Arthritis Rheum, 2007; 34: 1218–1227.
6. Gofton JP, Bennet PH, Bremmer JM, et. al. Report from the Subcommittee on Diagnostic Criteria for AnkylosingSpondylosis, 2003: 314.
7. Murphey MD, Wetzel LH, Bramble JM, Levine E, Simpson KM, Lindsley HB. Sacroiliitis: MR imaging findings.// Radiology, 1999; 180: 239–244.
8. Remy M, Bouillet P, Bertin P, et al. Evaluation of magnetic resonance imaging for the detection of sacroiliitis in patients with early seronegativespondylarthropathy.// Rev Rheum Engl Ed, 2005; 63: 577–583.
9. Underwood MR, Dawes P. Inflammatory back pain in primary care. Br// J Rheumatol, 2005; 34: 1074–1077.