Введение. Протоковая аденокарцинома(протоковый рак) является самой частой формой рака поджелудочной железы, составляя 75–85 % от всех первичных опухолей поджелудочной железы (ПЖ) [1]. В головке ПЖ локализуется 80 % опухолей, в теле — 15 %, в хвосте — 5 %. Средняя выживаемость больных с аденокарциномой ПЖ — 4–6 месяцев; 5-летняя выживаемость — менее 20 % [2, 3, 4]. В связи с этим особую значимость приобретает ранняя диагностика аденокарциномы ПЖ. Трудности дифференциальной диагностики патологических изменений ПЖ обусловлены сходством клинико-рентгенологических симптомов, выявляемых при злокачественных новообразованиях и объемной неопухолевой патологии. Значительные трудности возникают в диагностике цистаденом, цистаденокарцином ПЖ, на что указывают [5, 6, 7, 8, 13]. Длительное скрытое течение, сходство с клинической картиной хронического панкреатита, ограниченные возможности морфологического исследования ПЖ приводят к запоздалой диагностике рака ПЖ. На высокую эффективность мультисрезовой компьютерной томографии (МСКТ) в диагностике рака ПЖ указывают большинство авторов [9, 10, 11, 12, 13].
Целью исследования явилось изучение МСКТ признаков аденокарциномы поджелудочной железы.
Материал и методы исследования. Вданной работе проведен анализ полученных результатов исследования 40 больных с новообразованиями поджелудочной железы. Из 40 больных мужчин было 21 (52,5 %), женщин 19 (47,5 %), средний возраст составил 62 года. Этапы клинического обследования: сбор анамнеза, определение физического статуса, лабораторные исследования. Для исследования ПЖ использовались следующие параметры МСКТ сканирования: толщина коллимационного слоя — от 2.5 мм до 5 мм; шаг спирали — 1,4; индекс реконструкции — 2.5 мм. Для внутривенного болюсного усиления применяли «ЮНИГЕКСОЛ®» (UNIQUE PHARMATEUTICAL Laboratories) в объеме 100 мл.
Результаты и их обсуждение. На основании данных комплексного обследования, включая операционные находки, злокачественные опухоли ПЖ были выявлены у 35 больных. Из них 30 были представлены аденокарциномой, 2 — цистаденокарциномой, 1 — железисто-плоскоклеточный рак, 2 — метастазами в ПЖ. У 2 пациентов с доброкачественными новообразованиями ПЖ диагностирована муцинозная цистаденома. В 3 случаях с неопухолевой патологией ПЖ диагностирован псевдотуморозный панкреатит.
При проведении МСКТ больным раком ПЖ у 25 (75.8 %) больных опухоль локализовалась в головке, у 6 (18.2 %) в теле, в 2 (6 %) в хвосте поджелудочной железы.
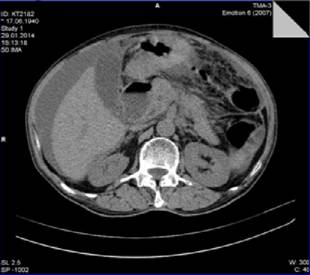
Рис. 1. Аденокарцинома с локализацией в головке ПЖ
Аденокарцинома с локализацией в головке ПЖ размерами до 20 мм визуализировалась у 2 пациентов, от 20 до 30 мм — у 4, от 30 до 40 мм — у 10 и более 40 мм — у 8 пациентов. При локализации в теле и хвосте поджелудочной железы размер образования во всех случаях превышал 40 мм. При узле до 20 мм аденокарцинома была гиподенсной и имела округлую форму, нечеткие, неровные контуры, однородную структуру, располагалась интрапаренхиматозно. Расширение холедоха или дистального отдела вирсунгового протока выявлено не было. Также не было установлено прямого контакта с магистральными сосудами, увеличения регионарных лимфатических узлов и метастазирования в печень. Опухоли размером более 20 мм имели явные МСКТ признаки злокачественного поражения. В 3 случаях опухолей размером от 20 мм до 30 мм опухолевой узел располагался интрапаренхиматозно. В 6 (25 %) случаях аденокарцинома головки ПЖ имела экстраорганный рост преимущественно в медиальном направлении и чаще в опухолевый процесс вовлекалась верхнебрыжеечная вена. Вовлечение в опухолевой процесс вернебрыжеечной артерии и воротной вены отмечалось в 2 случаях аденокарциномы головки ПЖ размером более 40 мм. В 5 (27.8 %) случаях аденокарциномы головки ПЖ размером более 30 мм выявлялись метастазы в печень и регионарные лимфатические узлы. В 1 случае низкодифференцированной аденокарциномы ПЖ были выявлены множественные метастачиские очаги в легких а также единичный метастаз в печень
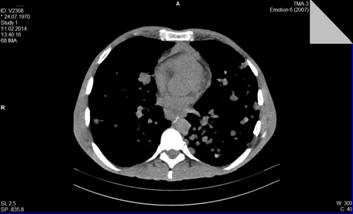
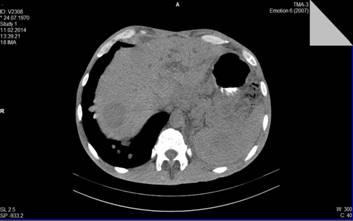
Рис. 2. Множественные метастачиские очага в легких а также единичный метастаз в печень низкодифференцированной аденокарциномы
При сканировании с внутривенным контрастным усилением опухоли размером менее 30 мм, имеющие инрапаренхиматозную локализацию сохраняли нечеткость, неровность контуров во все фазы сканирования. Инфильтрация парапанкреатической клетчатки или окружающих органов отмечалась при опухолевом узле более 40 мм. Во всех случаях аденокарцинома размером не более 40 мм имела однородную структуру. В 6 (75 %) случаях аденокарциномы головки ПЖ размером более 40 мм отмечалось неоднородность ее структуры за счет центральных участков некроза плотностью (6–18 ед.Х). Аденокарциномы головки ПЖ размером более 40 мм во всех случаях сопровождалась расширением вирсунгова протока и механической желтухой.
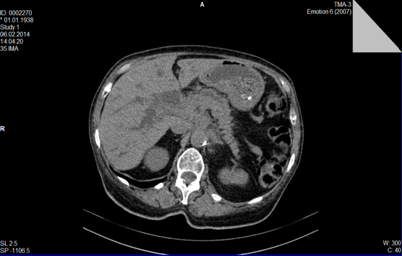
Рис. 3. Аденокарцинома головки ПЖ. Расширение вирсунгова протока, механическая желтуха, признаки билиарной гипертензии
При локализации аденокарциномы в головке ПЖ важна оценка ее взаимосвязи с 12-перстной кишкой, желудком, с верхнебрыжеечной веной и артерией, гастродуоденальной артерией, селезеночной артерией. При экспансивном росте аденокарциномы локализующейся в головке ПЖ размером более 40 мм в опухолевой процесс во всех случаях вовлекалась верхнеебрыжеечная вена. При экспансивном характере роста отмечалось смещение, деформация сосудов, при инфильтративном росте — стенозирование и окклюзия сосудов.
Заключение. Проведенное исследование показало что, аденокарцинома поджелудочной железы преимущественно локализуется в головке железы. При небольших размерах опухоль обычно располагается интрапаренхиматозно и имеет однородную структуру. По мере увеличения размеров опухоли (30 мм и более) преобладает эктраорганный рост с инвазией в окружающие сосуды. Неоднородность структуры характерна для опухолей размером более 40 мм и обычно свидетельствует о деструктивных процессах в опухолевом узле. Механическая желтуха возникает, как правило, при раке поджелудочной железы величиной более 40 мм.
Литература:
1. Классификация и морфологическая характеристика опухолей поджелудочной железы: злокачественные опухоли экзокринной части (лекция). А.И. Щеголев, Н.Д. Скуба, Н.Н. Щеголева//Медицинская Визуализация № 2 2004
2. Араблинский А.В. Уточненная диагностика опухолей поджелудочной железы с помощью компьютерной и магнитно-резонансной томографии (лекция)// Мед. визуализация. – 2010. - № 4. – С. 13-24.
3. Габоян А.С., Климов А.Е., Иванов В.А. и др. Алгоритм диагностики при раке головки поджелудочной железы// Российский онкологический журнал. 2011. № 3. – С. 21-24.
4. Cohen–Scali F., Vilgtain V., Brancatelli G. et al. Discrimination of unilocular macrosystic serous cystadenoma from pancreatic pseudocyst and mucinosus cystadenoma with CT: initial observations// Radiology. – 2003. – V. 228. – P. 727 – 733.
5. Cubilla A.L., Fitzgerald P.J. Tumors of the exocrine pancreas. 2nd Series / Ed. Washington, DC: Armed Forces Institute of Pathology, 1984.
6. Mc Mahon P.M., Halpern E.F., Castitillo F.C. et al. Pancreatic cancer: cost-effectiveness of imaging technilogies for assessing resectability// Radiology. – 2001. – V. 221. – P. 93-106.
7. Luttges J., Vogel I., Menke M. et al. Clear cell carcinoma of the pancreas: an adenocarcinoma with ductal phenotype // Histopathology. 1998. V. 32. P. 444–448.
8. B., Mortele K.J. Macrocyctic serous adenoma of the pancreas: radiologic correlation// AJR. – 2003. – V. 181. – P. 119–123.
9. Гребнев Е.А., Седых С.А., Рубцова Н.А. Возможности спиральной КТ в диагностике рака поджелудочной железы// Мед. визуализация. – 2005. - № 2. – С. 64-72.
10. Kardon D.E., Thompson L.D., Przygodzki R.M. et al. Adenosquamous carcinoma of the pancreas: a clinico_pathologic series of 25 cases // Mod. Pathol. 2001. V. 14. P. 443–451.
11. Mc Mahon P.M., Halpern E.F., Castitillo F.C. et al. Pancreatic cancer: cost-effectiveness of imaging technilogies for assessing resectability// Radiology. – 2001. – V. 221. – P. 93-106.
12. Hu H., He H.D., Foley W.D., Fox S.H. Four multidetectorrow helical CT: image quality and volume coverage speeeed// Radiology. – 2000. - V. 215. – P. 55-59.
13. Abraham S.C., Wu T.T., Hruban R.H. et al. Genetic and immunohistochemical analysis of pancreatic acinar cell carcinoma: frequent allelic loss on chromosome 11p and alterations in the APC/beta_catenin pathway // Amer. J. Pathol. 2002. V. 160. P. 953–962.







