Введение. У детей миокардит является одной из причин внезапной смерти. Согласно данным G. R. Somers (2005)среди внезапно умерших детей текущий миокардит диагностировался в 8,6–21 % случаев [1, с. 54]. Показатель летальности при миокардитах у детей варьирует от 0,3 до 26 % в зависимости от тяжести основного заболевания, возраста и преморбидного фона. В период эпидемии Коксаки-инфекции летальность у новорожденных может составить до 50 % [2, с. 275]. Диагностика миокардита в настоящее время является трудной задачей, что объясняется большим разнообразием клинической симптоматики (от бессимптомных и малосимптомных, «стертых» форм до тяжелых диффузных миокардитов и кардиогенного шока), а также отсутствием общепризнанных информативных диагностических критериев [3, с. 57; 4, с. 11; 5, с. 124].
Цель исследования: оценить клинические симптомы, а также данные электрокардиографии (ЭКГ) и эхокардиографии (Эхо-КГ) у детей первого года жизни с воспалительными заболеваниями миокарда.
Материалы и методы: проведен ретроспективный анализ 90 историй болезни детей первого года жизни, находящихся на лечении в отделении патологии новорожденных ДРКБ г. Саранска. Дети разделены на 2 группы: основная группа (n=40) и группа сравнения (n=50). Основную группу составили дети с миокардитом, среди которых 87 % (n=35) это дети с диагнозом миокардит с поражением проводящей системы сердца и 13 % (n=5) с диагнозом диффузный миокардит. Группа сравнения — дети с нарушением сердечного ритма по типу экстрасистолии до 10000 за сутки.
Проведена оценка клиники поражения сердечно-сосудистой системы, данных ЭКГ и Эхо-КГ. Обработка результатов исследования выполнена с использованием методов (при p<0,05 различия между группами статистически значимо) статистики. Математическая обработка результатов исследования проведена на персональном компьютере.
Результаты и обсуждение: среди клинических симптомов поражения сердечно-сосудистой системы в основной группе у большинства детей (70 %, p≤0,05) отмечалась приглушенность сердечных тонов, у 55 % (p≤0,001) периферический цианоз (носогубного треугольника, цианоз ладоней, стоп, кончиков пальцев). Более чем у трети детей основной группы (37,5 %, p≤0,001) определялась одышка, а у 20 % (p≤0,05) мраморность кожных покровов (рис. 1). Только в основной группе (n=2) аускультативно были сухие хрипы в легких (5 %). В группе сравнения периферический цианоз и мраморность кожных покровов наблюдались в 6 % (n=3) и 2 % (n=1) соответственно, одышка не наблюдалась ни в одном из случаев.
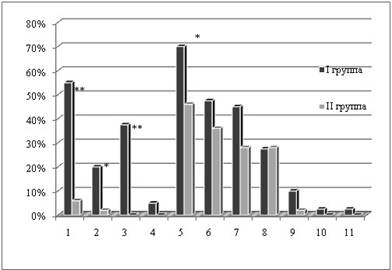
Рис. 1. Частота встречаемости клинических симптомов в основной группе и группе сравнения: 1 — цианоз носогубного треугольника, 2 — мраморность, 3 — одышка, 4 — хрипы, 5 — приглушенность сердечных тонов, 6 — систолический шум на верхушке, 7 — аритмия (аускультативно), 8 — экстрасистолия (аускультативно), 9 — расширение границ сердечной тупости, 10 — симптомы интоксикации, 11 — ОССН. * — p≤0,05, ** -p≤0,001.
В основной группе чаще, но не достоверно, чем в группе сравнения определялось расширение границ сердечной тупости, аускультативное нарушение ритма сердца, систолический шум на верхушке, у одного ребенка (2,5 %) имелись симптомы интоксикации и одного (2,5 %) симптомы острой сердечно-сосудистой недостаточности. Аускультативно в равной степени (по 28 %) в основной группе и группе сравнения определялась экстрасистолия.
Всем детям было проведено электрокардиографическое исследование. Средняя величина ЧСС в группах практически не отличались — в основной группе составила 126±3,77, в группе сравнения 124±3,21 уд/мин. Средние показатели длительности интервала QT (I группа — 0,279±0,0047, II группа — 0,271±0,0032, p>0,05), а также QTc (I группа — 403,24±5,12, II группа — 399,52±4,14, p>0,05) находились в пределах нормы. Один случай (2,5 %) удлинения QTc>470 мс регистрировался только в основной группе.
При анализе результатов ЭКГ выяснилось, что у 7,5 % (n=3, p>0,05) детей I группы регистрировался несинусовый ритм (предсердный ритм, миграция водителя ритма, трепетание предсердий), во II группе несинусовый ритм отмечался в 2 % случаев. Синусовая брадикардия в I группе встречалась у 22,5 % (n=9, p>0,05) и почти в 2 раза реже, чем в группе сравнения — у 12 %. Отмечался единичный случай синусовой тахикардии (2,5 %) только в основной группе. В остальных случаях в группах определялся синусовый ритм — 92,5 % (n=27, p>0,05) и 98 % (n=40) соответственно.
При анализе структуры нарушений ритма по результатам ЭКГ установлено, что ведущее место занимает экстрасистолия как в основной группе — 52 % (n=26, p≤0,001), так и в группе сравнения — 100 % (n=50). Среди всех экстрасистолий в группах преобладала наджелудочковая экстрасистолия: в основной группе она составила 88 %, в группе сравнения 96 %. Гораздо реже регистрировалась желудочковая экстрасистолия: у 12 % детей основной группы и у 4 % группы сравнения.
Таблица 1
Характеристика экстрасистолий в группах.
|
Характеристика |
Основная группа, n=26 |
Группа сравнения, n=50 |
p |
|
Блокированные |
19 % (n=5) |
0 % (n=0) |
≤0,05 |
|
Политопные |
23 % (n=6) |
0 % (n=0) |
≤0,05 |
|
Абберантные |
23 % (n=6) |
2 % (n=1) |
≤0,05 |
|
Ранние и сверхранние |
4 % (n=1) |
0 % (n=0) |
>0,05 |
|
Полиморфные |
19 % (n=5) |
0 % (n=0) |
≤0,05 |
|
Аллоритмия |
50 % (n=13) |
0 % (n=0) |
≤0,001 |
Отличительной особенностью экстрасистолий у детей из I группы является наличие ранних и сверхранних (4 %), полиморфных (19 %), блокированных (19 %), политопных (23 %) экстрасистолий с аберрацией комплекса QRS (23 %), а также аллоритмии (50 %) по типу бигеминии, тригеминии и квадригеминии (табл. 1).
Нарушения проводимости (АВ-блокада, СА-блокада, блокады ножек пучка Гиса) были у 32,5 % (n=13, p>0,05) в I группе и у 20 % (n=10) во II группе. В основной группе чаще определялись блокады ножек пучка Гиса и атриовентрикулярная блокада (АВ-блокада), гораздо реже синоатриальная блокада (СА-блокада) — только у одного ребенка. В группе сравнения среди нарушений проводимости чаще определялись блокады ножек пучка Гиса, реже СА-блокады (n=2), случаев АВ-блокады не было.
Атриовентрикулярная блокада (АВ-блокада) в основной группе отмечалась в 15 % случаев (n=6, p≤0,05), причем 67 % из них составляет АВ-блокада 1 степени с PQ до 0,18 с и 33 % АВ-блокада 2 степени 2 типа с ЧСС до 66 уд/мин. Блокады ножек пучка Гиса встречались почти одинаково часто у 20 % (n=8, p>0,05) в основной группе и у 18 % в группе сравнения. В их структуре, как в основной (n=5), так и в группе сравнения (n=5) лидирует неполная блокада правой ножки пучка Гиса, реже полная блокада правой ножки пучка Гиса — 2 и 4 случая соответственно. Отмечался один случай блокады передне-верхнего разветвления левой ножки пучка Гиса в основной группе. Также из нарушений ритма и проводимости в основной группе регистрировались единичные случаи трепетания предсердий, внутрипредсердной блокады, синдрома слабости синусового узла (СССУ).
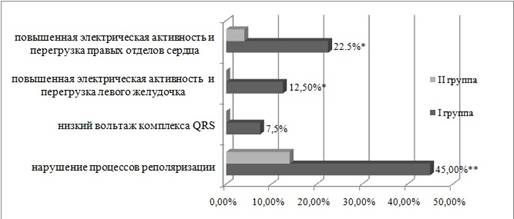
Рис. 2. ЭКГ-изменения в группах. * — p ≤0,05, ** — p ≤0,005.
Проведен анализ нарушений процессов реполяризации, повышения электрической активности желудочков. Так почти у половины детей I группы (45 %, p≤0,005) регистрировались нарушение процессов реполяризации в миокарде, гораздо реже во II группе (14 %). В 12,5 % (n=5, p≤0,05) случаев в основной группе отмечались признаки повышенной электрической активности и перегрузки левого желудочка (ЛЖ) и в 22,5 % (n=9, p≤0,05) повышенной электрической активности и перегрузки правых отделов сердца. У 7,5 % (p>0,05) только в основной группе регистрировалось снижение вольтажа комплекса QRS (рис. 2).
Для оценки размеров полостей сердца и внутрисердечной гемодинамики детям было проведено эхокардиографическое исследование. У детей из I группы значительно чаще отмечалось расширение полостей сердца, достоверно отмечалась дилатация ЛЖ (22 %, p≤0,005). У 14 % только в основной группе (p≤0,05) определялась низкая систолическая функция (рис. 3). При оценке размеров предсердий и желудочков было выявлено увеличение средних показателей конечно-диастолического размера (I — 24,56±0,8, II — 23,72±0,48, p>0,05) и конечно-систолического размера (15,57±0,59, 14,78±0,28, p≤0,05) ЛЖ в основной группе. Также определялось увеличение размеров левого предсердия (ЛП) в I группе (15,58±0,56, p≤0,05) по сравнению с показателями в группе сравнения (14,44±0,36).
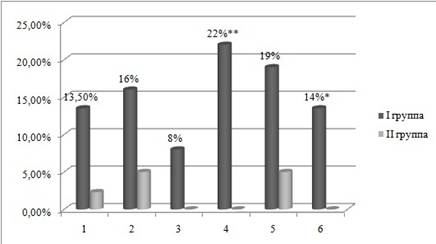
Рис. 3. Показатели Эхо-КГ у детей в исследуемых группах: 1 — дилатация ПП, 2 — дилатация ЛП, 3 — дилатация ПЖ, 4 — дилатация ЛЖ, 5 — диастолическая дисфункция ПЖ, 6 — низкая систолическая функция. ** — p≤0,005, * — p≤0,05.
При оценке систолической функции сердца величина средней ФВ в основной группе (66,36±1,2, p≤0,05) оказалась меньше, чем в группе сравнения (69,31±0,72), но не превышала норму. Однако у 11 % (n=4) детей основной группы наблюдалось снижение ФВ менее 57 %.
Выводы:
1. Диагностически ценными симптомами при постановке диагноза миокардит у детей первого года жизни является одышка и приглушенность сердечных тонов, а также цианоз и мраморность кожных покровов.
2. Согласно данным ЭКГ у детей грудного возраста чаще диагностируется очаговый миокардит с поражением проводящей системы сердца (экстрасистолии, АВ-блокады 1 и 2 степеней, СССУ). При этом экстрасистолии политопные, полиморфные, блокированные, аллоритмии с абберацией комплекса QRS. Регистрируется повышенная электрическая активность и перегрузка ЛЖ и правых отделов сердца, а также нарушения процессов реполяризации.
3. По данным Эхо-КГ у детей с миокардитами наблюдается дилатация левых отделов сердца, нарушение систолической функции.
Литература:
1. Садыкова Д. И. Принципы медикаментозной терапии миокардитов у детей. / Вестник современной клинической медицины. — 2013. — том 6, вып.3. — с.54–60.
2. Леонтьева И. В. Лекции по кардиологии детского возраста — М: ИД Медпрактика-М, 2005. — 536 с.
3. Мутафьян О. А. Кардиты у детей и подростков. — СПб: Издательский дом СПбМАПО, 2006.-288 с.
4. Коваленко В. Н., Несукай Е. Г., Чернюк С. В. Миокардит: новые подходы к решению актуальных проблем // Укр. ревматол. журн. — 2009. — № 1. — С. 11–16.
5. Толстикова Т. В., Марчук Т. П. Клинический случай тяжелого вирусного миокардита с поражением проводящей системы сердца // Сибирский медицинский журнал. — 2012. — № 7. — с.124–126.







