Заболевания щитовидной железы находятся в сфере внимания специалистов различных областей медицины. Интерес к данному вопросу акушеров-гинекологов обусловлен высокой частотой тиреоидной патологии среди женского населения и той важной ролью, которую играют гормоны щитовидной железы в регуляции различных функций репродуктивной системы [1, 2, 10].
В структуре тиреоидной патологии ведущее место занимает хронический аутоиммунный тиреоидит, который, согласно определению отечественных и зарубежных авторов является органоспецифическим аутоиммунным заболеванием, представляющим собой основную причину развития первичного гипотиреоза [5].
Распространенность аутоиммунных заболеваний ЩЖ (АЗЩЖ) в 5–10 раз чаще встречается у женщин, по сравнению с мужчинами, возможно вследствие комбинации генетических факторов, эффектов эстрогенов и нарушения активации Х-хромосомы [4, 5, 6]. Число исследований, изучавших распространенность АЗЩЖ среди женщин с бесплодием со временем увеличивается [6, 9]. Интерпретация результатов исследования достаточно сложна, поскольку разные исследования включали женщин с разными причинами бесплодия. Часть исследований были ретроспективными, часть проспективными, при этом использовались разные методы определения уровня антител к ЩЖ. Общей тенденцией, которая была отмечена, состоит в том, что распространенность АЗЩЖ было выше у женщин с бесплодием вследствие эндометриоза и овуляторной дисфункции. С другой стороны, в бразильском исследовании, цель которого было изучение ассоциации между АЗЩЖ и эндометриозом, эта связь обнаружена не была (15 % и 22 %) [8].
В исследовании группы Janssen [6] было выявлено носительство АТ-ТПО у 27 % женщин с синдромом поликистозных яичников (СПКЯ) по сравнению с 8 % в группе контроля (Р<0,001). Авторы объясняют такую ассоциацию повышением соотношения эстрогены-прогестерон, как это достаточно часто происходит при СПКЯ. Группой Abalovich [12] было показано, что распространенность АЗЩЖ была повышена в группе женщин с бесплодием в результате преждевременного истощения яичников, которое, вероятно, также имеет аутоиммунную этиологию.
Тесная взаимосвязь тиреоидной и репродуктивной систем обусловлена наличием общих центральных механизмов регуляции, а также взаимодействием гормонов щитовидной железы и яичников на периферическом уровне [3, 4]
Патологическое значение для организма аутоиммунного тиреоидита практически исчерпывается тем, что он является фактором риска развития гипотиреоза. В литературе отсутствуют данные о распространенности АИТ в популяции, имеются лишь сведения о частоте встречаемости носительства антитиреоидных антител, так в женской популяции она составляет около 26 % [2].
Недостаточность тиреоидных гормонов у женщин страдающих ХАИТ, не является единственной потенциальной причиной расстройств гипоталамо-гипофизарно-яичниковой системы. Определенное значение придается системным аутоиммунным процессам, которые способны привести к сочетанному поражению щитовидной, поджелудочной желез, гипофиза, коры надпочечников, яичников [9]. Однако, вопросы, связанные с состоянием репродуктивной системы при ХАИТ по признанию многих авторов все еще далеки от окончательного решения [2, 7, 9, 10]. Мало изученным аспектом остается изучение роли АИТ в формировании нарушений репродуктивной системы. На наш взгляд представляется интересным изучение характера нарушения менструального цикла у пациенток с АИТ и механизмов формирования яичниковой недостаточности.
Цель. Изучение особенности гипофизарно-яичниковой системы при аутоиммунном тиреоидите у пациенток с нарушением репродуктивной функции
Материал и методы исследования. За период с 2012 по 2014 гг. нами обследованы 180 пациенток репродуктивного возраста обратившихся в Городской перинатальный центр (ГПЦ), страдающих нарушением менструальной функции и бесплодием. Возраст пациенток основной группы варьировал от 18 до 34 лет, средний возраст составил 24,6±3,1 лет.
Всем женщинам проведено общеклиническое обследование, включающее сбор жалоб, анамнеза, общий и гинекологический осмотр, ультразвуковое исследование и допплерографию сосудов щитовидной железы, эхографическое исследование органов малого таза.
Методом иммуноферментного анализа (ИФА) в сыворотке крови определяли концентрацию фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ), пролактина, тиреотропного гормона (ТТГ), свободного трийодтиронина (Т3с), свободного тироксина (Т4с), тестостерона, антител к тиреопероксидазе (АТПО), антител к тиреоглобулину (АТГ). Гормональные исследования проводились в лаборатории ГПЦ с использованием стандартных наборов «Human» (Германия) на аппарате Stat fax (зав. лабораторией — Хусанова Г. М.).
Статистическую обработку полученных данных проводили с применением стандартных пакетов программ прикладного статистического анализа (Statistica 6.0, Microsoft Excel). Анализировалось среднее арифметическое (М), ошибка среднего арифметического (m). Вероятность ошибки оценивали по критерию Стьюдента.
Результаты и их обсуждение
Снижение функции щитовидной железы отмечено у 61 (33,9 %) женщин основной группы, эутиреоидное состояние у 79 (43,9 %), гипертиреоидное состояние у 40 (22,2 %) женщин. В большинстве случаев (62,8 %), женщин перед постановкой диагноза даже не подозревали о наличии у них эндокринного заболевания. Среди сопутствующих гинекологических заболеваний отмечались: хронический сальпигоофорит 27 (15,0 %), аденомиоз 36 (20,0 %), полипы эндометрия 11 (6,1 %), миома матки 13 (7,2 %) (рис. 1). В анамнезе привычное невынашивание беременности отмечалось у 23 (12,8 %), первичное бесплодие у 61 (33,9 %), вторичное бесплодие у 92 (51,1 %) женщин (рис. 2).
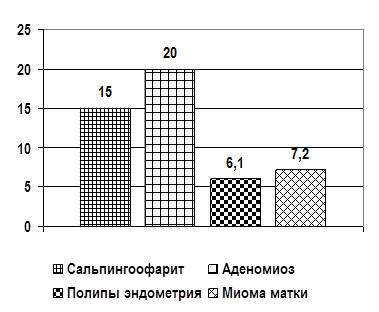
Рис. 1. Сопутствующие гинекологические заболевания у обследованных женщин
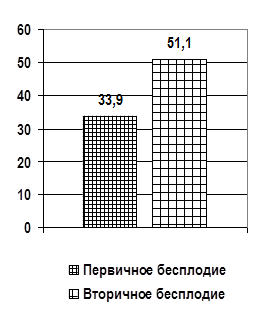
Рис. 2. Виды бесплодия у обследованных женщин
Данные клинического обследования показали, что нарушение менструальной функции в виде олигоменореи отмечено у 55 (30,6 %) женщин, аменорея — у 12 (6,7 %) женщин. При динамическом ультразвуковом сканировании констатировано 76 (42,2 %) случая ановуляции, 37 (20,6 %) случая недостаточности лютеиновой фазы.
Методом корреляционного анализа выявлена прямая связь между выраженностью нарушений репродуктивной, менструальной функции и длительностью заболевания щитовидной железы. При манифестном гипотиреозе у пациенток наблюдалась олигоменорея, при эутиреоидном зобе и субклиническом гипотиреозе — ановуляция и недостаточность лютеиновой фазы. При гипертиреоидном состоянии чаще наблюдалась недостаточность лютеиновой фазы, гиперполименорея.
Результаты гормональных исследований, проведенных у пациенток с нарушением репродуктивной функции показали, что гиперпролактинемия была отмечена у 83 (47,2 %) женщин, из них у 28 (33,7 %) женщин с гипотиреозом, у 16 (19,3 %) пациенток с гипертиреозом и у 39 (47,0 %) пациенток на фоне эутиреоидного состояния щитовидной железы. Из общего числа обследованных женщин было отмечено снижение уровня ФСГ у 127 (70,6 %) и ЛГ у 115 (63,9 %). Следует отметить, что гипогонадотропное состояние диагностировано у 61 (33,9 %) женщин с гипотиреозом, у 40 (22,2 %) с гипертиреозом и у 34 (18,9 %) на фоне эутиреоидного зоба. Повышение уровня тестостерона выявлено у 32 (17,8 %) женщин, из них у 6 с гипотиреозом, у 15 с гипертиреозом и у 11 женщин с эутиреозом. Исследование уровня антитиреоидных антител, показало повышение уровня АТПО у 83 (46,1 %) пациенток, АТГ у 61 (33,9 %) пациенток.
Распространенность АИТ среди населения достаточна велика: по данным ряда авторов занимает первое место среди заболевании щитовидной железы и наблюдается у 20–40 % взрослого населения [2]. По мнению И. И. Дедова с соавт. (2003) исследование динамики уровня циркулирующих антител к щитовидной железе с целью оценки развития и прогрессирования АИТ не имеет диагностического и прогностического значения. Хотя мнения других авторитетов в области мировой эндокринологии является противоречивым и требует проведения дальнейших исследований [2].
Репродуктивная система так же, как и другие системы организма, испытывает на себе влияние недостатка и избытка тиреоидных гормонов. В исследовании Krassas и соавт. [21] нарушения менструального цикла были выявлены у 22 % женщин с тиреотоксикозом. По данным различных исследований, частота нарушений менструального цикла у больных с тиреотоксикозом в 2,5 раза выше, чем в общей популяции женщин репродуктивного возраста и составляет 21,5–60 %. Наиболее типичны гипоменорея, полименорея, возможна олигоменорея, реже наблюдают ациклические маточные кровотечения. У больных с гиперфункцией щитовидной железы описаны и случаи аменореи. При регулярных менструациях у части женщин с гиперфункцией щитовидной железы отмечают недостаточность лютеиновой фазы, возможно развитие ановуляции [7].
Привлекают внимание данные Л. И. Даниловой (1999) [1] о снижении уровня тестостерона, фолликулостимулирующего и лютеинизирующего гормонов, повышении пролактина, а также нарушение метаболизма эстрогенов у больных АИТ.
Принято считать, что при тиреотоксикозе снижение фертильности происходит в меньшей степени, чем при гипотиреозе, а частота нарушений менструального цикла у женщин с гиперфункцией щитовидной железы несколько преувеличена, однако однозначных данных по этому вопросу не существует.
Распространенность гипотиреоза среди женщин репродуктивного возраста составляет 2–4 % и, в большинстве случаев, речь идет о гипотиреозе в исходе АИТ [7, 9].
Так, при первичном гипотиреозе нарушения менструального цикла выявлены у 33–80 % больных. У 20 % женщин, больных гипотиреозом, нерегулярный менструальный цикл с момента менархе. Существует мнение, что первичный гипотиреоз сопровождается нарушениями менструального цикла по типу гипоменструального синдрома или аменореи. Однако ряд исследователей указывают на первичный гипотиреоз как одну из наиболее частых причин полименореи. Наиболее выраженной формой нарушений менструального цикла при гипотиреозе является аменорея, частота которой при данном виде патологии щитовидной железы колеблется от 1,5 до 6 %. Согласно результатам последних исследований, гипотиреоз (как манифестный, так и субклинический) — довольно значимый фактор женского бесплодия (по некоторым данным, до 78,4 %). При субклиническом гипотиреозе овуляция и оплодотворение могут быть не нарушены, однако манифестный гипотиреоз связан с овуляторной дисфункцией [7].
Несмотря на достаточную изученность АИТ, его всестороннее клиническое рассмотрение на ранних этапах заболевания, в частности на стадии эутиреоза не предпринималось. Изучение эутиреоидной фазы АИТ должно способствовать к разработке дифференцированных подходов к соответствующим терапевтическим и профилактическим мероприятиям.
Вывод. Результаты проведенного исследования свидетельствуют о тесной взаимосвязи репродуктивной системы и тиреоидного статуса у пациенток с нарушением менструального цикла.
Литература:
1. Данилова Л. И. Особенности некоторых нейроэндокринных показателей при аутоиммунном тиреоидите у женщин репродуктивного и менопаузального возраста // Здравоохранение. — 1999. — № 2. — С. 22–25.
2. Дедов И. И., Мельниченко Г. А. Эндокринология. — М.: ГЭОТАР-Медиа, 2007. — 304 с.
3. Татарчук Т. Ф., Косей Н. В., Исламова А. О. Тиреоидный гомеостаз и дисгормональные нарушения репродуктивной системы женщины // Эндокринная гинекология. Клинические очерки. Киев. — 2003. — № 1. — С. 303.
4. Фадеев В. В., Мельниченко Г. А. Гипотиреоз. Руководство для врачей. — М.: Северопресс, 2002. — 216 с.
5. Abalovich M., Mitelberg L., Allami C. et all. Subclinical hypothyroidism and thyroid autoimmunity in women with infertility // Gynecol Endocrinol. — 2007. — Vol. 23. — Р. 279–283.
6. Janssen O. E., Mehlmauer N., Hahn S. et all. High prevalence of autoimmune thyroiditis in patients with polycystic ovary syndrome // Eur J Endocrinol. — 2004. — Vol. 150. — Р. 363–369.
7. Krassas G. E., Pontikides N., Kaltsas T. et all. Menstrual disturbances in thyrotoxicosis // Clin Endocrinol. — 1994. — Vol.40. — P. 641–644.
8. Petta C. A., Arruda M. S., Zantut-Wittmann D. E., Benetti-Pinto C. L. Thyroid autoimmunity and thyroid dysfunction in women with endometriosis // Hum Reprod. — 2007. — Vol. 22. — Р. 2693–2697.
9. Poppe K., Glinoer D., Van Steirteghem A. et all. Thyroid dysfunction and autoimmunity in infertile women // Thyroid. — 2002. — Vol. 12. — Р. 997–1001.
10. Tomer Y, Davies T. F. Searching for the autoimmune thyroid disease susceptibility genes: from gene mapping to gene function // Endo Rev. — 2003. — Vol. 24. — Р. 694–717.







