Актуальность. Наряду с экзогенными факторами, влияющими на течение туберкулеза легких (ТЛ), большое значение имеют эндогенные факторы, в частности — генетический фон организма [6, c187]. Исследования генетической структуры и иммунологического состояния позволяют, в определенной степени, оценить восприимчивость человека к заболеванию туберкулезом и прогнозировать тяжесть его течения [5, c32; 10,c1390]. Ценность генетических критериев связана с их стабильностью и влиянием на обменные процессы [9, c 40; 11,c78].
Цель исследования: изучить особенности клинико-лабораторных проявлений туберкулеза легких у больных с разным генетическим фоном.
Материалы и методы исследования. Течение ТЛ изучено у 337 больных. Среди обследованных мужчин было 171 (50,8 %), женщин — 156 (49,2 %). Инфильтративный туберкулез легких установлен у 216 (64,1±2,6 %) больных; фиброзно-кавернозный — у 52 (15,4±1,9 %); кавернозный — у 22 (6,5±1,8 %); диссеминированный туберкулез — у 24 (7,2±1,4 %); казеозная пневмония — у 23 (6,8±1,3 %) больных. Среди обследованных больных впервые выявленные составили 87,8±1,7 %; ранее леченные — 12,2±1,7 %.
Определяли следующие генетические маркеры:
- фенотип гаптоглобина методом дискэлектрофореза сыворотки крови в полиакриламидном геле по D. C. Davis в модификации Н. А. Осиной [4,c 465]; выделяли фенотипы гаптоглобина Нр 1–1, 2–1, 2–2;
- тип инактивации ГИНК в моче по Л. П. Гребеннику [2,c 68];
- активность эритроцитарной глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ) по A.Kornberg [1,c 250] при норме- 120–180.10–9 эритроцитов в сыворотке крови.
Интенсивность клинических симптомов интоксикации и бронхолегочного синдрома оценивали в баллах [3 с 56].
Для выяснения степени выраженности воспаления в сыворотке крови изучали: гаптоглобина (Hp) по N.Koriner (1972; N — 85±3,1 мг %), сиаловых кислот по С. А. Гессу (Асатиани В. С.,1969; N — 160,4±4,1 ед.), серомукоидов колориметрическим методом (Колб В. Г.,1976; N — 167,7±4,8 ед.) [1, с 48]. Степень активности воспаления по изученным показателям интегрально оценивали по 3-х балльной системе по Сыромятниковой Н. В.,1989 [7,с 390].
Результаты. Известно, что для туберкулеза легких характерно два варианта течения: прогрессирующее и инволютивное [8,c 450]. Проанализирована частота каждого генетического маркера в отдельности у больных с прогрессирующим и инволютивным течением ТЛ (рис.1).
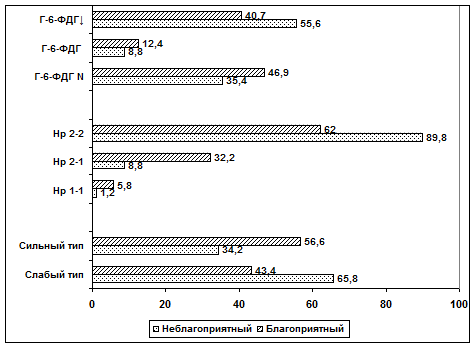
Рис. 1. Частота генетических маркеров у больных туберкулезом легких в зависимости от течения
Установлено, что наиболее часто при неблагоприятном течении у больных определяется гомозиготный фенотип гаптоглобина (Hp) (89,8±3,4 %), снижение активности фермента глюкозы-6-фосфатдегирогеназы (55,6±3,6 %) и слабый тип инактивации ГИНК (65,8±5,3 %), которые мы назвали «неблагоприятными генетическими маркерами». Для сравнения обследована другая группа больных, у которых туберкулез протекал благоприятно, практически все они были излечены. У этих больных установлено носительство фенотипа Hp2–1 (32,2±5,1 %), нормальная активность фермента Г-6-ФДГ (46,9±3,1 %) и сильный тип инактивации ГИНК (56,6±3,1 %), которые мы назвали «благоприятными генетическими маркерами». Из общего числа обследованных лиц с неблагоприятной комбинацией генетических маркеров было 33 (9,8±1,6 %). Относительно реже встречались носители благоприятной комбинации генетических маркеров — 26 (7,7±1,4 %; P<0,001). Относительно неблагоприятная комбинация генетических маркеров отмечалась у 190 (56,4±2,7 %) пациентов (рис.2). Лиц с относительно благоприятной комбинацией генетических маркеров было 88 (26,1±2,4 %).
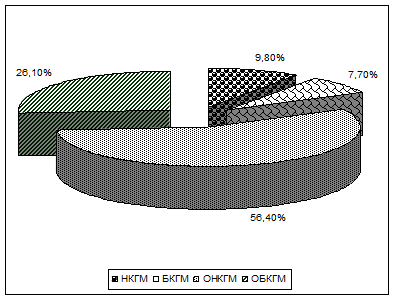
Рис. 2. Распределение комбинаций генетических маркеров у больных ТЛ
При носительстве НКГМ у 54,5±8,6 % больных отмечалось прогрессирующее течение. У 30,0±3,3 % больных с ОНКГМ процесс протекал также по типу прогрессирования, однако у 133 (70±3,3 %) больных наблюдалось инволютивное течение заболевания (Р<0,001).При инволютивном течении ТЛ также преобладали лица с носительством ОБКГМ — 84 (95,5±2,2 %) и БКГМ — 26 (100 %) (табл.1).
Таблица 1
Комбинации генетических маркеров у больных туберкулезом легких в зависимости от типа течения туберкулеза, абс. (%)
|
Тип комбинации генетических маркеров |
Всего больных |
Прогрессирующее течение |
Инволютивное течение |
Достоверность |
|
НГКМ |
33 (100) |
18 (54,5±8,6) |
15 (45,5±8,6)
|
P>0,5 Р1<0,001 |
|
ОНКГМ |
190 (100) |
57 (30,0±3,3) |
133 (70,0±3,3) |
Р<0,001 Р3<0,001 |
|
ОБКГМ |
88 (100) |
4 (4,5±2,2) |
84 (95,5±2,2) |
Р<0,001 Р2<0,001 |
|
БКГМ |
26(100) |
- |
26 (100) |
|
Примечание. Р — достоверность между показателями одной группы; P1-достоверность между НКГМ и ОНКГМ; P2 -достоверность между НКГМ и ОБКГМ; P3 -достоверность между ОНКГМ и ОБКГМ.
Практический и научный интерес представляет изучение частоты встречаемости отдельных клинических форм ТЛ у больных — носителей разных комбинаций генетических маркеров. Инфильтративный туберкулез легких чаще выявляется у больных — носителей благоприятных комбинаций генетических маркеров — 73,1±8,7 %, при ОБКГМ он отмечался — у 73,8±4,6 %, при ОНКГМ — у 64,8±3,4 %, несколько реже — при НКГМ — у 27,3±7,7 %. Среди носителей НКГМ фиброзно-кавернозный туберкулез легких выявлялся у 27,2±7,7 %, казеозная пневмония — у 30,4±8,0 %. Диссеминированный туберкулез с распадом определялся в основном у лиц с БКГМ — 7,7±5,2 % и ОБКГМ — 8,0±2,8 %, несколько реже при НКГМ — 6,1±4,2 % и ОНКГМ — 6,8±1,8 %.
Для оценки особенностей течения ТЛ у больных с носительством разных комбинаций генетических маркеров изучена частота отдельных симптомов заболевания. Несмотря на то, что у всех больных ТЛ встречается до 12 клинических симптомов (интоксикационные, бронхолегочные) характер, частота и выраженность этих симптомов у больных с разными комбинациями генетических маркеров имеют достоверные различия.. При оценке интенсивности жалоб и симптомов у больных ДТЛ по 4-х балльной шкале выяснили, что при носительстве разных комбинаций генетических маркеров интенсивность клинических симптомов не одинакова (рис.3). У больных ДТЛ — носителей неблагоприятных комбинаций генетических маркеров достоверно чаще, чем у больных носителей благоприятных комбинаций генетических маркеров наблюдались слабость, потливость, похудение, сердцебиение, кашель с выделением мокроты, и характеризовались более выраженной интенсивностью.
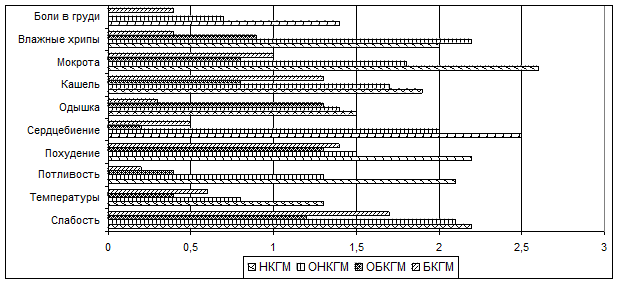
Рис. 3. Частота клинических симптомов у больных при разном генетическом фоне
Была выяснена зависимость клинических форм ДТЛ от генетического фона больных. У больных с НКГМ чаще развивались фиброзно-кавернозный туберкулез легких (27,2±7,7 %) и казеозная пневмония (30,4±8,0 %), чем у больных с БКГМ, у которых фиброзно-кавернозный туберкулез установлен в 2,3 раза реже (11,5±6,2 %; Р<0,02) и не отмечено ни одного случая казеозной пневмонии. В тоже время, инфильтративный туберкулез легких чаще выявлялся у больных — носителей БКГМ (73,1±8,7 %), ОБКГМ (73,8±4,6 %) и ОНКГМ (64,8±3,4 %); реже — у больных с НКГМ (27,3±7,7 %; Р<0,05.
Более распространенный процесс с вовлечением 2-х и более долей также чаще выявлялся у больных с НКГМ (у 28–84,8±6,2 %) и с ОНКГМ (у 79–41,6±3,6 %); каверны диаметром 2–4 см — у больных с НКГМ и ОНКГМ (51,5±8,6 и 32,6±4,9 % соответственно; P>0,05).
Каверны диаметром более 4-х см наблюдались только у больных с НКГМ (18,2±6,7 %) и ОНКГМ (6,8±1,8 %). А у больных БКГМ (у 18–69,2±9,0 %) и ОБКГМ (у 77–87,5±3,5 %) процесс преимущественно был ограниченным, в пределах одной доли (Р<0,001). У больных с БКГМ и ОБКГМ достоверно чаще обнаруживали небольшие полости деструкции размером до 2-х см (77,0±8,3 и 79,5±4,3 % соответственно).
У большинства больных с НКГМ отмечалось массивное выделение МБТ (93,9±4,2 %), у больных с ОНКГМ оно встречалось значительно реже (58,4± 4,4 %; Р<0,05). У большинства больных с БКГМ (86,7±8,7 %) наблюдалось скудное выделение МБТ. Массивное бактериовыделение установлено лишь у 13,3±8,7 % больных с БКГМ и у 37,3±5,9 % — с ОБКГМ (Р<0,001).
У 80±10,3 % больных при НКГМ наблюдалась лекарственная устойчивость МБТ, более половины случаев которой было отнесено ко вторичной ЛУ (58,3±14,2 %). При ОНКГМ и ОБКГМ в структуре лекарственной устойчивости преобладали больные с первичной ЛУ (72,4±8,3 и 66,7±27,2 % соответственно). Лекарственная устойчивость отмечена только у 3 больных с ОБКГМ.
У больных с НКГМ и ОНКГМ чаще наблюдались сопутствующие заболевания (в 94,0±4,1 и 74,7±3,1 % соответственно), причем, чаще имело место два и более сопутствующих заболевания. А у больных ТЛ с БКГМ и ОБКГМ сопутствующие заболевания наблюдались реже — в 57,6±9,6 и 54,5±5,3 % соответственно, при этом превалировали больные с одним сопутствующим заболеванием (80,0±8,0 и 64,6±5,1 % соответственно; Р<0,05).
Анализ содержания биохимических маркеров воспаления у больных ТЛ с разным генетическим фоном показал, что наиболее высокие показатели сиаловой кислоты (326,7±26,8 ед); серомукоидов (324,4±30,8 ед) и гаптоглобина (132,4±8,7 мг %) отмечены у больных инфильтративным туберкулезом легких с НКГМ. Аналогичная закономерность выявлена и при других клинических формах ТЛ. Интенсивность биохимических показателей воспаления оценивали по 3-х балльной системе Н. В. Сыромятниковой (1989). Было установлено, что при носительстве НКГМ повышение содержание сиаловых кислот (у 57,6±8,6 %), серомукоидов (у 51,5±8,6 %) и гаптоглобина (у 48,5±8,6 %) резко выражено (III степень интенсивности воспаления), а нормальные показатели не выявляются вообще. В динамике лечения у этих больных уменьшается частота резко выраженного воспаления (III степень) и увеличивается умеренная (II степень) интенсивность воспаления.
В тоже время, у больных ТЛ с БКГМ наблюдалось 0 или I степень воспаления, и не было ни одного случая с резко выраженным (III степень) воспалением. В результате лечения у большинства больных в этой группе наблюдалась нормализация сиаловых кислот (у 84±7,4 %), серомукоидов (у 96,0±4,0 %) и гаптоглобина (у 88,0±6,6 %).
Таким образом, при ТЛ изменения в показателях острофазных белков крови и более выраженные симптомы характерны для больных с неблагоприятным генетическим фоном, что необходимо учитывать в оценке тяжести процесса и разработке патогенетических методов лечения.
Выводы:
1. Установлено, что у больных ДТЛ чаще имеет место ОНКГМ -56,4±2,7 % и ОБКГМ 26,1±2,4 %; НКГМ выявляется у 9,8±1,6 %; БКГМ — у 7,7±1,4 %. Прогрессирующее течение ДТЛ чаще наблюдается у больных с НКГМ (54,5±8,6 %) и ОНКГМ (30±3,3 %); инволютивное — у больных с ОНКГМ (70,0±3,3 %) и БКГМ (100 %).
2. Установлено, что наиболее выраженная клиническая картина характерно для лиц носителей НКГМ.
3. Биохимическая интегральная оценка показателей острофазных белков крови показала, что при носительстве НКГМ у 51,5±8,6 % больных ДТЛ активность сиаловых кислот, серомукоидов, гаптоглобина повышается до III степени, а у больных с носительством БКГМ наблюдаются 0 и I степени активности биохимических маркеров воспаления.
Литература:
1. Арипов А. Н.,Фесенко Л. М. Клиническая биохимия. Методы.-Т.: Абу Али Ибн Сино,2000.-2007-.271с.
2. Гребенник Л. И. Об определении производных гидразида изоникотиновой кислоты и продуктов их превращения в организме // Пробл.туб.-1961.- № 4.- С.69.
3. Марчук Г. И., Бербенцова Э. П. Острые пневмонии (иммунология, оценка тяжести, клиника, лечение). — Наука.- Москва,1989.-С.57–66.
4. Осина Н. А. Унификация результатов электрофореза белков сыворотки крови в полиакриламидном геле // Лаб.дело.- 1982.- № 8.- С.463–466.
5. Сайдуллаев А. А. Течение остропрогрессирующего туберкулеза легких у больных с различным фенотипом антигеном системы HLA и типов гаптоглобина: Автореф. дис. … канд.мед.наук.- М.,2003.- 34 с.
6. Скворцова Л. А., Павлова М. В., Кандакова М. И. Роль генетических факторов в клинике туберкулеза органов дыхания //Материалы 8-го Российского съезда фтизиатров.-М.,2007.-С.187.
7. Сыромятникова Н. В. Биохимические методы исследования // Руководство по болезням органов дыхания.- Москва: Медицина.- Том 1.-1989.- С.389–395.
8. Туберкулез органов дыхания: Руководство для врачей; Под ред. А. Г. Хоменко.- М.: Медицина, 1983.- 576 с.
9. Умняшкин А. А. Иммуногенетическая характеристика различных контингентов больных с высоким риском заболеваемости туберкулезом: Автореф. дис. … д-ра мед.наук.- М.,1993.- 49 с.
10. Horsmann R. D. Genetics of susceptibility and resistance to tuberculosis.//Internist (Berl).-2003. –Vol.44,N11.-P.1385–1393..
11. Zhao Y., Duаnmu H., Song C. Analysis of the association between HLA-DRB (1), DGB (1) gene and pulmonary tuberculosis complicated with diabetes mellitus // Zhonghua Jie He Hu Xi Za Zhi.-2001.- Vol.24.- N 2.- P.75–79.







